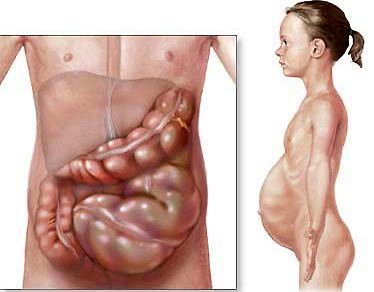
Непроходимость кишечника – патологический комплекс, характеризующийся полным (реже — частичным) нарушением продвижения пищевого содержимого по кишечной трубке.
Классификация
В зависимости от механизма выделяют два основных типа: динамический и механический.
В основе динамической кишечной непроходимости лежит нарушение моторики кишечника, который имеет характер спазма или паралича.
- Спастическая — довольно редкое явление. Имеет рефлекторный характер, и развивается при многих острых состояниях (инфаркт миокарда, почечная колика, острый панкреатит, острый холецистит), травмах опорно-двигательного аппарата, патологии ЦНС (черепно-мозговые травмы, мозговые инсульты, травмы спинного мозга). У детей спазм кишечника может отмечаться при глистных инвазиях.
- Паралитическая развивается на фоне полного (паралич) или частичного (парез) отсутствия перистальтики – волнообразных сокращений гладкой кишечной мускулатуры, обеспечивающих продвижение пищевого комка по трубке. Паралитическая часто развивается после операций на органах брюшной полости, при тяжелой хирургической патологии – воспалении брюшины (перитонит), кровоизлиянии в брюшную полость (гемоперитонеум). Причинами паралитической могут быть отравления — химические, лекарственные (морфин), бытовые.
Механическую делят на обтурационную, странгуляционную и инвагинационную.
- Обтурация (закупорка) кишечного просвета довольно часто является результатом опухолевого процесса. Причем опухоль может развиваться как внутри просвета кишки, так и сдавливать кишку извне, формируясь в других отделах и органах брюшной полости. Довольно часто обтурация кишечника является результатом калового завала у стариков, у тяжелых лежачих больных, или у психически нездоровых лиц, вовремя не следящих за его своевременным опорожнением. Скопление каловых масс может отмечаться при врожденном удлинении сигмовидной кишки (долихосигма). Среди других обтурирующих факторов – инородные тела, внутрикишечные воспалительные инфильтраты, желчные камни, выделяющиеся в просвет, скопления гельминтов (клубки аскарид). Обтурационная может быть следствием внутрикишечного спаечного процесса при хронических воспалительных заболеваниях кишечника.
- Странгуляционная характеризуется скручиванием кишечника вокруг продольной оси, изменением положения его петель (закручивание, перехлест) в сочетании со сдавливанием сосудов брыжейки, снабжающих кровью соответствующий участок кишки. Такое бывает при завороте кишок в результате приема пищи после длительного голодания, при ущемленных грыжах и межпетельных спайках.
- Инвагинационная чаще всего отмечается у маленьких детей как следствие анатомической и функциональной незрелости. Хотя может возникать и у взрослых при опухолевых процессах, нарушении перистальтики. Инвагинация характеризуется погружением или внедрением одного участка кишки в просвет другого. Таким образом, в роли обтурирующего фактора здесь выступает не какое-то инородное тело или патологическое образование, а сам кишечник. Довольно часто инвагинация сочетается со странгуляцией.
Симптомы
По клиническому течению выделяют острую, подострую и хроническую. Патология чаще всего протекает остро, хронические формы, как правило, развиваются при опухолевом и при спаечном процессе.
Острую условно делят на 3 фазы:
Первая фаза носит образное название илеусного крика, и длится примерно 12-16 ч. с начала действия патологического фактора. В этой стадии пациенты жалуются на общую слабость, резкую схваткообразную боль, тошноту, иногда – рвоту.
Перистальтика, выше места препятствия, резко усилена, ниже препятствия – ослаблена или отсутствует. Пациенты отмечают задержку стула и отхождения газов.
Периоды сильных болей и общей слабости сменяются субъективным ощущением благополучия. Но это благополучие мнимое.
Вторая фаза – интоксикация, длящаяся от 12 до 36 ч. В этой фазе приводящая петля выше места закупорки переполнена жидкостью и газами, что приводит к ее механическому растяжению. В ряде случаев переполненную кишку можно прощупать через брюшную стенку.
По этой причине живот асимметричен, вздут. Скопление каловых масс и растяжение приводит к повышению проницаемости кишечной стенки. В итоге через нее в просвет кишечника начинает выделяться вода, белок, многие электролиты, и, прежде всего – калий.
В обратном направлении, из кишечника в кровь, начинают всасываться токсические продукты жизнедеятельности. Развивается многократная рвота, обусловленная интоксикацией.
Третья фаза перитонита развивается спустя 36 ч. после начала заболевания. Нарастает интоксикация. Рвота приобретает каловый характер. Это обусловлено антиперистальтикой – из-за механического препятствия волнообразные сокращения кишечной мускулатуры принимают обратную направленность.
Интоксикация, повышение проницаемости кишечника, многократная рвота быстро приводят к обезвоживанию и к дефициту белка и электролитов.
Клинически это проявляется сухостью, бледностью кожи и слизистых, западением глазных яблок, низким артериальным давлением. Данный симптомокомплекс, обусловленный обезвоживанием, называют гиповолемическим шоком.
Из-за дефицита калия возможны судороги и нарушения сердечного ритма. В дальнейшем по причине интоксикации и активизации вторичной инфекции нарушается кровоснабжение кишки – затруднятся артериальный приток и венозный отток.
Это приводит к тромбозу мезентериальных (брыжеечных) артерий, пропотеванию жидкости в брюшную полость, развитию перитонита – воспаления брюшины. Далее в патологический процесс вовлекаются печень и почки.
Следует заметить, что чем выше уровень обтурации, тем сильнее признаки интоксикации, гиповолемического шока и внекишечных проявлений, и тяжелее течение кишечной непроходимости.
Диагностика и лечение
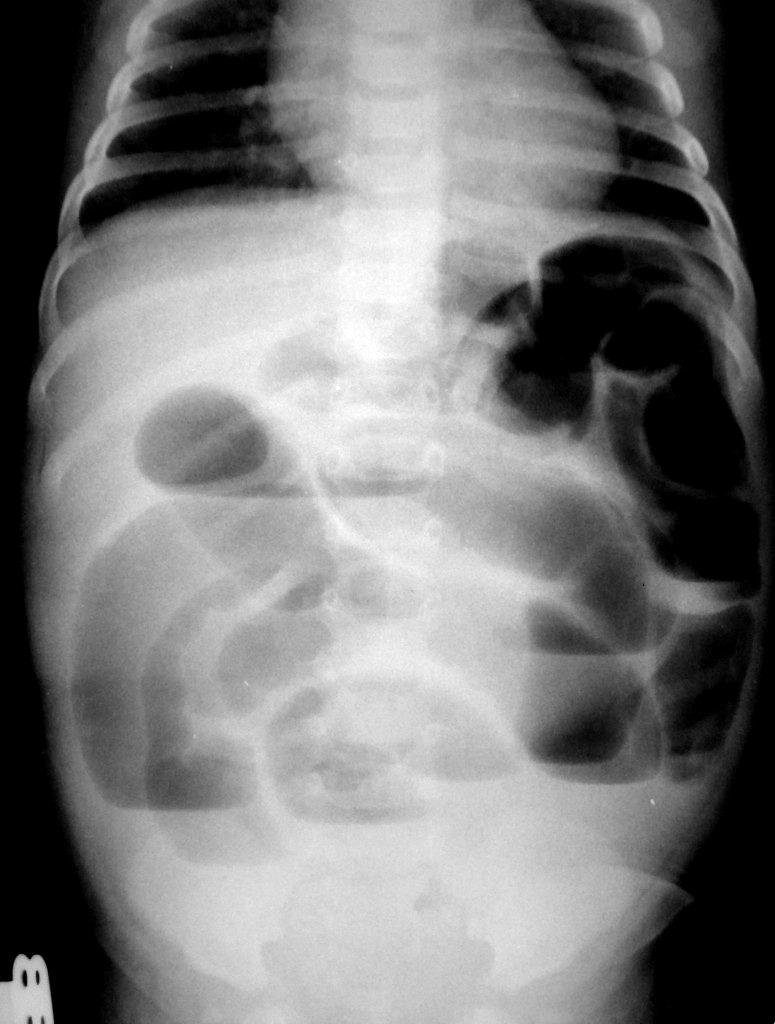
Диагностика кишечной непроходимости начинается с осмотра пациента и детализацию жалоб. Далее проводят рентгенографию органов брюшной полости.
Отличительным рентгенологическим признаком являются горизонтальные уровни жидкости в кишечнике, по внешнему виду напоминающие чаши – т.н. чаши Клойбера.
Наличие чаш Клойбера на рентгенограмме в сочетании с соответствующими клиническими проявлениями не оставляет никаких сомнений в наличии непроходимости.
Лечение динамической начинают с консервативных мероприятий. При кишечном спазме назначают спазмолитики паранефральные блокады. При параличе и парезе кишечника применяют средства, стимулирующие перистальтику, очистительные и сифонные клизмы.
Клизмы могут быть результативными при каловом завале, при спайках. При многих других формах показана срочная операция.
Типы вмешательств (резекция кишечника, наложение противоестественного заднего прохода и др.) зависят от причин и уровня непроходимости.
Таким пациентам перед операцией, во время операции и после операции проводят массивное внутривенное капельное вливание солевых, белковых растворов, поляризующей смеси (глюкоза + инсулин + препараты калия), вводят не менее 2-х антибиотиков широкого спектра действия.
Еще один важный момент: всем пациентам с кишечной непроходимостью показано введение желудочного зонда для отвода застойного содержимого и декомпрессии верхних отделов желудочно-кишечного тракта.
При кишечной непроходимости, осложнившейся тромбозом мезентериальных артерий (это устанавливается в ходе операции) прогноз для жизни очень серьезный.
Дорогие друзья. Данный материал не является медицинским советом, за диагнозом и способом лечения, обратитесь к специалисту для консультации.