Постхолецистэктомический синдром (далее – ПХЭС) не является самостоятельным заболеванием. Это собирательно понятие, объединяющее в себе совокупность негативных симптомов развивающихся после холецистэктомии – хирургического удаления желчного пузыря.
Механизм развития
Оказывается, удаление желчного пузыря далеко не всегда решает все проблемы, связанные с холециститом и желчекаменной болезнью. Более того, в ряде случаев (10-30% холецистэктомий) патологические симптомы после удаления желчного пузыря появляются вновь, и даже усиливаются.
С функциональной точки зрения желчный пузырь – это не только резервуар для желчи. Это важнейшее регуляторное звено гепатобилиарной (печеночно-желчевыводящей) системы, влияющее на тонус гладкой мускулатуры желчевыводящих путей и их гладкомышечных клапанов – сфинктеров.
Ведь последовательное выделение желчи в ответ на поступление пищи в 12-перстную кишку – сложный физиологический акт, в котором участвует вегетативная нервная система, пищеварительные ферменты, и даже гормоны. И желчный пузырь здесь играет не последнюю роль.
При удаленном пузыре возможны рефлекторные нарушения тонуса и моторики желчевыводящих путей – дискинезии. Дискинезии могут проявляться двояко.
В одних случаях отмечается усиление тонуса и спазм сфинктера Одди, расположенного в фатеровом соске – месте выхода общего желчного протока в 12-пертную кишку.
Спазм сфинктера Одди во многом обусловлен снижением его чувствительности к холецистокинину – гормону, секретируемому 12-перстной кишкой. В других случаях дискинезия приобретает вид слабости моторики желчевыводящих путей, что провоцирует холестаз.
Удаление желчного пузыря не влияет на процесс камнеобразования. Ведь качественный состав желчи остается прежним, и даже ухудшается.
Никуда не деваются и причины камнеобразования – воспалительные заболевания печени, поджелудочной железы, желудка и 12-перстной кишки. Да и сопутствующий холециститу холангит – воспаление желчевыводящих путей, после удаления желчного пузыря зачастую усугубляется.
Немаловажную роль в развитии послеоперационного холангита играет рефлюкс (заброс) дуоденального содержимого в желчевыводящие путипри недостаточности сфинктера Одди.
Из-за хаотичного поступления желчи при отсутствующем желчном пузыре пищеварение в 12-перстной кишке нарушается. Это приводит к бродильным процессам и к активизации кишечной микрофлоры.
Попавшая в результате рефлюкса микрофлора усиливает местное воспаление в желчевыводящих путях. Иногда источником инфекций и воспаления служит культя удаленного желчного пузыря. Нарушение оттока желчи может быть следствием послеоперационных рубцовых сужений общего желчного протока
Таким образом, в основе проявлений постхолецистэктомического синдрома лежат несколько патологических механизмов:
- Дискинезия желчевыводящих путей;
- Пищеварительные расстройства;
- Холестаз – застой желчи;
- Холангит – воспаление желчевыводящих путей;
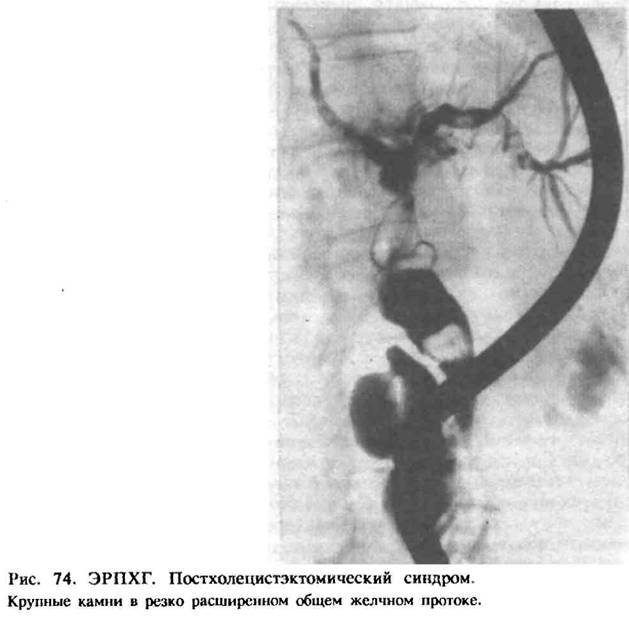
- Холелитиаз – рецидивирующее камнеобразование.
Причем все эти механизмы взаимно отягощают друг друга.
Симптомы
Проявления ПХЭС типичны для многих других заболеваний гепатобилиарной системы:
- Боль. Локализуется в правом подреберье. Имеет разную степень интенсивности. Чаще всего – ноющая, отдает в правое плеч и в правую ключицу. Иногда может быть интенсивной, жгучей.
- Диспепсические расстройства. Тошнота, сопровождающаяся ощущением горечи во рту, иногда рвота. Часто – диарея на фоне вздутия живота. В каловых массах – примесь не переваренного и не всосавшегося жира (стеаторея).
- Мальабсорбция. Нарушение всасывания пищи приводит к дефициту витаминов и микроэлементов. Это проявляется общей слабостью, исхуданием, бледностью кожи и видимых слизистых оболочек.
В редких случаях задержка выделения желчи вследствие сопутствующих заболеваний печени,холестаза и холелититиаза может осложняться желтухой. А приобострении хронического холангита возможно умеренное повышение температуры тела.
Диагностика и лечение
Диагностика постхолецистэктомического синдрома включает в себя:
- УЗИ органов брюшной полости;
- Спиральную компьютерную томографию;
- ФГДС – фиброгастродуоденоскопию;
- Ретроградную панкреатохолангиографию–введение контрастного вещества в желчные протоки под контролем ФГДС;
- Радиоизотопное сканирование печени;
- Холангиографию – рентгенисследование печени после внутривенного введения контрастного вещества.
Биохимический анализ крови с определением уровня билирубина, трансаминаз, щелочной фосфатазы, холецистокинина и других биологически активных веществ.
Консервативное лечение проводится на фоне дробного питания и диеты с исключением жирной, жареной, пищи, копченостей, кофе и алкоголя.
В ходе лечения используются следующие группы препаратов:
- Холинолитики. Устраняют гладкомышечный спазм.
- Миотропные спазмолитики в тех же целях.
- Пищеварительные ферменты .
- Средства, нормализующие моторику желчевыводящих путей и желудочно-кишечного тракта.
- Гепатопротекторы для защиты печени и улучшения ее функции.
- Антибиотики для подавления патогенной кишечной микрофлоры.
- Пробиотики, восстанавливающие нормальную микрофлору кишечника.
- Энтеросорбенты для нейтрализации кишечных токсинов.
При органических изменениях желчевыводящих путей (камни, рубцовые сужения) проводят различные виды пластических операций, в т.ч. и стентирование – введение тонкого металлическогокаркаса (стента) для обеспечения адекватного оттока желчи.
Всем пациентам с постхолецистэктомическим синдромом вне стадии обострения, показано лечение на бальнеологических курортах.
Дорогие друзья. Данный материал не является медицинским советом, за диагнозом и способом лечения, обратитесь к специалисту для консультации.