Хирургическое лечение при наличии ишемических заболеваний сердца (ИБС) во многих случаях спасает жизнь пациенту. Операция назначается только после обследований и только в случае медицинских показаний.
При наличии ишемической болезни сердца обычно поражаются венечные артерии сердечной мышцы. Происходит в той, или иной мере, нарушение нормального кровоснабжения.
Основная причина нарастания проблем в коронарных артериях – атеросклероз (появление склеротических бляшек разного размера и локализации).
Атеросклероз – заболевание, которое имеет сложный патогенез (механизмы формирования и дальнейшего развития).
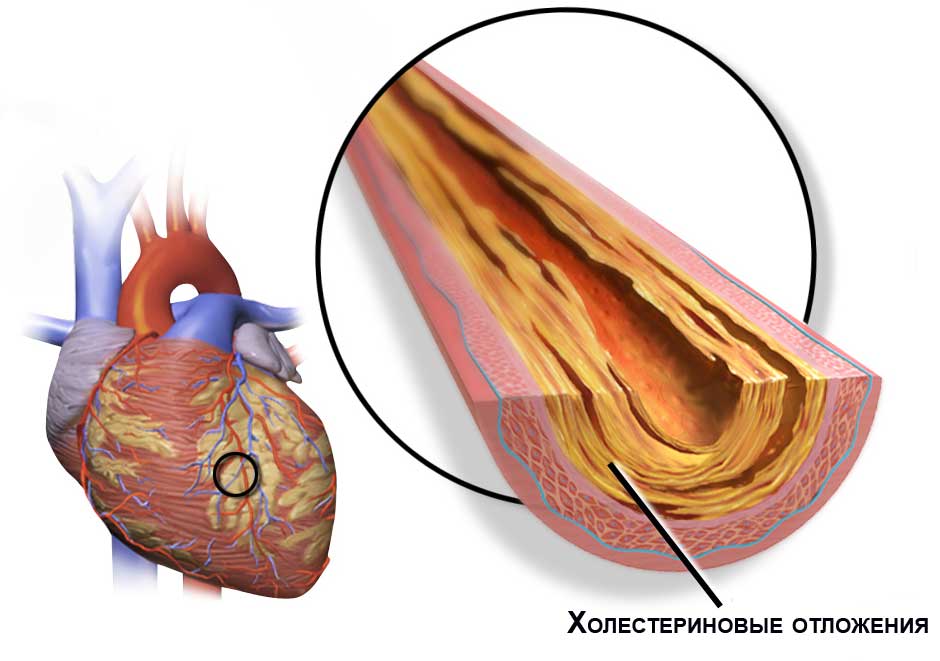
Последствия атеросклероза
Следствием такого негативного процесса, как атеросклероз, является:
- атеросклеротическая бляшка, загораживающая собой просвет кровеносного сосуда;
- острое развитие тромбоза, с опасным для жизни увеличением механического препятствия в коронарном кровотоке;
- скоротечная или длительная и стабильная ишемия.
Проблема
Коронарные заболевания сердца в эпидемиологическом смысле одна из самых распространенных причин смертности в США, Канаде, Австралии и Европейском Союзе. То есть речь идет, прежде всего, о ряде развитых стран.
В европейских странах, например, каждый год статистическая цифра зарегистрированных заболеваний стенокардией в диапазоне возраста пациентов до сорока лет увеличивается на половину процента.
Еще боле удручающая картина в России, где смертность от сердечно-сосудистых заболеваний очень высока, так как доля ИБС в них на сегодняшний момент составляет уже около шестидесяти процентов.
Признаки
Клиническое проявление ИБС имеет довольно широкий спектр, включающий в себя:
- фактор внезапной смерти;
- симптоматику стенокардии напряжения;
- инфаркт миокарда;
- признаки постинфарктного кардиосклероза;
- нарушенную ритмику сердца и проводимость сосудов;
- симптомы сердечной недостаточности;
- проблематику «немой» ишемии.
Можно ли избежать операции? Профилактика заболевания
К так называемой первичной профилактике следует отнести:
- пропаганду здорового образа жизни;
- регулярные посещения специалистов (семейного врача, кардиолога, терапевта, психолога, нарколога или психиатра).
К так называемой первичной профилактике следует отнести:
- пропаганду здорового образа жизни;
- регулярные посещения специалистов (семейного врача, кардиолога, терапевта, психолога, нарколога или психиатра).
Большую роль играют некоторые сопутствующие факторы:
- табакокурение;
- систематическое употребление алкогольных напитков;
- использование наркотических веществ;
- развитие некоторых заболеваний почек;
- чрезмерное увеличение массы тела;
- «скачки» артериального давления;
- высокий уровень глюкозы в крови;
- малоактивный образ жизни.
Для проведения успешной медикаментозной терапии ИБС пациенту необходимо:
- Устранить ряд социальных и психологических факторов риска, включающий в себя осознанны отказ от увлечения психотропными веществами, употребления алкоголя и курения табачных изделий.
- Привести в норму уровень холестерина крови, что предполагает также и серьезное ограничение в питании.
- Использовать активную гиполипидемическую терапию.
- Принять все необходимые меры по устранению лишнего веса.
- Строго выполнять предписания врача по лечению таких сопутствующих заболеваний, как, например, артериальная гипертензия и сахарный диабет, которые являются частыми спутниками ИБС.
В НЕКоТОРЫХ СЛУЧАЯХ МЕДИКАМЕНТОЗНАЯ ТЕРАПИЯ ДАЕТ ВЫСОКИЙ ЭФФЕКТ И ПОЗВОЛЯЕТ ИЗБЕЖАТЬ РАДИКАЛЬНЫХ МЕТОДОВ ЛЕЧЕНИЯ.
Внимание! Агрессивная терапия, направленная на снижение липидов в крови вне зависимости от клинического проявления ИБС сегодня многими учеными отвергается.
Что назначают перед проведением хирургической операции?
Современная диагностика заболевания
Существует ряд привычных стандартных методик диагностирования ишемических заболеваний сердца, включающих в себя:
- точное определение типа стенокардии путем идентификации болевых ощущений в области сердца на уровне первичного медицинского звена в ближайшей клинике от места проживания пациента;
- необходимость уточнения заболевания с обязательным определением конкретных качественно-количественных характеристик ишемии;
- проведение нагрузочных проб на уровне ближайшего кардиологического диспансера;
- коронарную ангиографию при наличии опасной формы ишемии, что необходимо для дальнейшего выбора действенных методов лечения (на уровне специализированной медицинской клиники в регионе проживания пациента).
Только в случае выполнения всех перечисленных пунктов пациенту может быть предложена хирургическая операция (сугубо по медицинским показаниям).
Методы врачебной помощи
Пациентам назначается:
- специальная комплексная медикаментозная терапия;
- мероприятия по воздействию на внутренние стенки сосудов;
- хирургическое вмешательство.
Комплексный подход
Следует обратить особое внимание на антитромботическую терапию, при которой необходимо проведение полного лечебного курса с применением аспирина, клопидогреля, а в некоторых случаях – фракционированного и нефракционированного гепарина. Обычно кардиологами используется комплексная медикаментозная терапия, состоящая из нескольких лекарственных средств разного терапевтического направления.
Гемодинамика
Очень важно при этом правильно воздействовать на гемодинамику, ведь снижение преднагрузок и постнагрузок положительно сказывается на потребности сердечной мышцы в кислороде. С этой целью пациенту назначается ряд медикаментозных средств перорального и внутривенного характера. Речь идет о нитратах, в-блокаторах, антагонистах кальция в комбинированной терапии.
Эндоваскулярное лечение ИБС
Эндоваскулярное лечение – это воздействие на кровеносные сосуды изнутри. Речь идет о коронарной ангиопластике и стентировании артерий.
Хирургическое вмешательство
Операция проводится только в том случае, когда все причины, по которым необходимо коронарное шунтирование были обнаружены во время проведения обследований и подтверждены с учетом доказательной медицины.
Существует три класса показаний при ИБС, которыми пользуются кардиологи (и не только) во всем мире.
- Показания первого класса требуют целого ряда достоверных доказательств и абсолютного единства мнений специалистов (консилиум врачей) о целесообразности, полезности и высокой степени эффективности хирургического вмешательства в конкретном случае.
- Показания второго класса предполагают наличие ряда противоречий в доказательствах или несходство во мнениях медицинских специалистов по поводу целесообразности проведения коронарного шунтирования. Для ясности употребляется специальная аббревиатура, указывающая на преобладание позитивного или негативного мнения по поводу операции при голосовании (IIa или IIb).
- Показания третьего класса имеют под собой базу в едином отрицательном мнении всех врачей по поводу целесообразности и эффективности хирургического вмешательства, а также комплекс неоспоримых доказательств медицинского характера.
Показанием к операции также могут служить отдельные случаи ишемии сердца у пациентов:
- без ярко выраженной симптоматики при умеренной, но стабильной стенокардии (стеноз ствола, сосудистое поражение, часто комплексное);
- при стабильно выраженной стенокардии, часто в тяжелой форме;
- в случае проявления нестабильной стенокардии и некоторых видов инфаркта миокарда;
- при сниженной функциональной способности левого желудочка.
Какие существуют противопоказания к оперативному вмешательству?
Существует ряд общепринятых противопоказаний, касающихся любых видов оперативного вмешательства, а также медицинский запрет на проведение конкретной операции на сердце ввиду наличия определенного высокого риска для здоровья и жизни пациента. Такие противопоказания известны врачам и учитываются ими при принятии решения об операции.
Методы хирургического вмешательства
Прямая реваскуляризация миокарда осуществляется путем:
- Стандартизированной операции (коронарное шунтирование) на нефункционирующей сердечной мышце, при которой используется аппаратура для создания искусственного кровотока на остановленном сердце.
- Операционного метода (коронарное шунтирование) без необходимости создания искусственного кровотока и при функционирующей сердечной мышце.
- Использования минимально-инвазивного коронарного шунтирования без искусственно созданного кровотока и на работающей сердечной мышце.
- Проведения гибридной реваскуляризации – комплекса из минимально-инвазивного коронарного шунтирования и ангиопластики артерий. Такая поэтапная операция необходима в случае 2-ух сосудистого поражения коронарного русла. Ангиопластика второй артерии проводится после шунтирования в течение недели. Возможен и обратный порядок действий.
- Использования так называемой оконной методики коронарного шунтирования. Во время операции используется метод искусственного кровообращения посредством бедренных сосудов и эндоскопов, при кардиоплегии.
Проблема летального исхода после проведения операции
Статистика успешно проведенных операций коронарного шунтирования в ведущих кардиохирургических клиниках Европы, США, Канады, Японии и Израиля в основном позитивная. Речь идет 98 % (!) случаев хирургического вмешательства с благоприятным исходом.
Но такая динамика сохраняется только при отсутствии послеоперационных осложнений. Что касается операций, проведенных в экстренных условиях при остром коронарном синдроме, то количество смертельных исходов повышается до десяти процентов. Неблагоприятная статистика во время повторной операции – примерно такая же.
Характерные осложнения
Проблема осложнений после коронарного шунтирования довольно серьезна и требует выработки действенных врачебных методик для их устранения.
Обратите внимание на осложнения, связанные с процессом:
- проявления возможного периоперационного ИМ (инфаркт миокарда, который диагностируется в не менее 10% случаев), иногда с симптоматикой, указывающей на кардиогенный шок и опасные нарушения в ритмических сокращениях сердечной мышцы;
- сохранения ярко выраженной сердечной недостаточности (характерно для пациентов, имеющих исходную левожелудочковую дисфункцию;
- тампонады сердца;
- артериальной гипотонии, ввиду таких негативных проявлений, как шок, тампонада, сильное кровотечение и т. д.;
- опасных предсердных и желудочковых нарушений в ритмике сердца и блокад.
Оперативное вмешательство при наличии ИБС и срок нетрудоспособности
На основании клинических исследований и длительной хирургической практики специалистами был выработан определенный алгоритм определения срока нетрудоспособности у пациентов после коронарного шунтирования (при искусственном кровообращении).
Учитывается при этом необходимый благоприятный период сроком в четыре месяца для полной реабилитации для людей, занятых физическим трудом.
Для тех, кто имеет свободный график работы и занят в сфере применения умственных навыков, срок для нивелирования последствий от оперативного вмешательства – два месяца.
Как себя должен вести пациент после хирургической операции на сердце?
Перечень необходимых правил поведения, направленных на ускорение выздоровления:
- Соблюдайте принцип ранней активизации тела. На вторые сутки после оперативного вмешательства начинайте пробовать вставать и садиться.
- Занимайтесь специальной лечебной физкультурой (комплексы упражнений подбирает только врач) и выделите время для дыхательной гимнастики, проводимой с помощью медицинских работников, семьи или близких друзей.
- Будьте готовы к регулярному мониторингу ЭКГ на протяжении нескольких дней после помещения в обычную палату.
- Не забывайте о специальных эластичных бинтах для ног. Привыкайте к тому, что теперь вам придется носить компрессионный трикотаж постоянно. Такие изделия подбираются врачом и приобретаются только в специализированных центрах или в аптечной сети.
Какие медикаментозные средства выписывают пациентам в послеоперационный период?
Медикаментозная терапия предполагает назначение:
- специальных антитромботических средств;
- антибиотиков (вместе с противогрибковыми препаратами);
- с целью недопущения нарушения сердечной ритмики – в-блокаторов;
- специальных лекарственных средств для агрессивной коррекции гипокалиемии;
- в некоторых случаях – средств для предотвращений аритмии;
- муколитиков.
Внимание! Для всех пациентов после операции необходимо проведение профилактической противоязвенной терапии.
Кроме этого следует принять врачебные меры для исключения развития возможных обострений любых сопутствующих патологий. При необходимости также назначают симптоматическую терапию с применением ряда обезболивающих лекарственных препаратов (при наличии сильной боли, беспокоящей пациента).
Важно! Назначение нестероидных противовоспалительных препаратов должно корректироваться с наличием или отсутствием определенных противопоказаний, а также индивидуальных особенностей пациента. Недавние исследования показали, что такие препараты ухудшают прогноз в ряде случаев (например, перенесенный инфаркт миокарда в анамнезе).
Прогноз после операции и выводы
Прогнозы после хирургической операции на сердце в основном благоприятные. Вероятные прогнозы выживаемости – около 95% успешно прооперированных пациентов могут прожить после коронарного шунтирования пять лет, 80% пациентов – десять лет, 65% – пятнадцать лет.
Практически подтверждено, что оперативное вмешательство позволяет большинству пациентов в дальнейшем жить намного более полноценной жизнью, чем до хирургического лечения. У таких больных нивелируется симптоматика стенокардии, а возврат к трудовой деятельности становится вопросом нескольких месяцев.
Специалисты также отмечают, что качество жизни и позитивный эффект от операции снижается на протяжении длительного времени и составляет приблизительно тридцать-сорок лет.
Лучшие врачи в нашем каталоге:
Диагностические услуги
Дорогие друзья. Данный материал не является медицинским советом, за диагнозом и способом лечения, обратитесь к специалисту для консультации.

