По предварительным данным первого клинического исследования на людях, проведенного в Washington University School of Medicine, индивидуальные вакцины от меланомы могут быть использованы для получения мощного иммунного ответа против мутаций в опухолях пациентов.
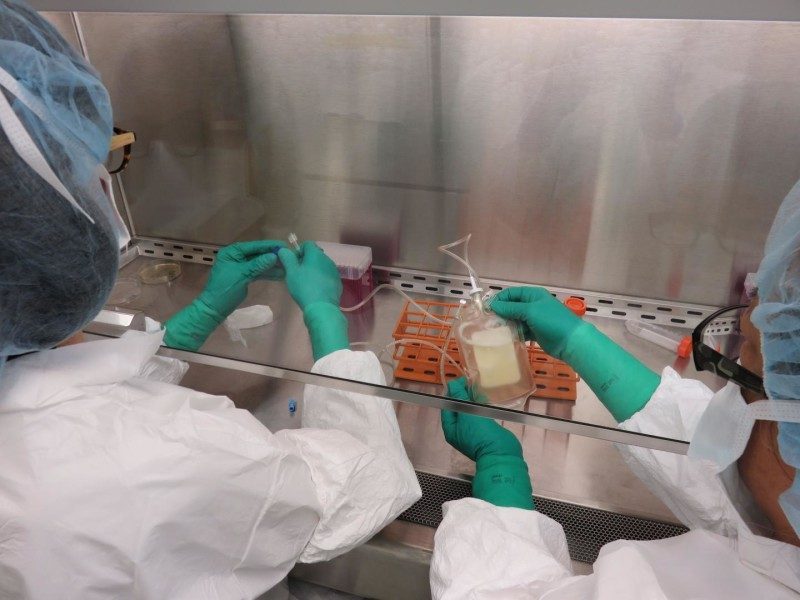 Беатриз Каррено и Мишель Беккер-Хапак вводят индивидуальную вакцину от меланомы в инфузионный пакет, после чего она будет введена пациенту внутривенно.
Беатриз Каррено и Мишель Беккер-Хапак вводят индивидуальную вакцину от меланомы в инфузионный пакет, после чего она будет введена пациенту внутривенно.
Изготовленная индивидуальная вакцина, которая была дана трем пациентам с развитой меланомой, привела к увеличению числа и разнообразия борющихся с раком Т-клеток, отвечающих на развитие опухоли. Это открытие усиливает иммунотерапию, стратегию лечения, которая помогает иммунной системе обнаруживать и уничтожать раковые клетки.
Исследование было опубликовано 2 апреля 2015 года в специальном выпуске Science Express, посвященном иммунологии и иммунотерапии рака.
Вакцины от рака были разработаны методом первого секвенирования генома опухолей пациентов и образцов его здоровых тканей для выявления мутировавших белков под названием неоантигены, уникальных для раковых клеток.
После этого, используя компьютерные алгоритмы и лабораторные тесты, исследователи смогли предсказать и проверить, какие из этих неоантигенов могут, скорее всего, вызвать сильный иммунный ответ, и которые можно включить в вакцину.
Вакцины были введены пациентам с меланомой, которым ранее была проведена операция по удалению опухолей, но у которых рак метастазировал в лимфатические узлы, что является показателем рецидива этого смертельного заболевания.
Данные об иммунном ответе, обнаруженном у первых трех пациентов, были опубликованы в статье. Если дополнительное тестирование у большего количества пациентов покажет, что вакцина эффективна, в будущем она может быть дана пациентам в послеоперационном периоде для стимуляции иммунной системы, чтобы она атаковала раковые клетки и предупреждала рецидивы.
«Это исследование показывает, что индивидуально созданные вакцины могут вызвать очень сильный иммунный ответ, — говорит автор Геральд Линнет, онколог Вашингтонского университета, ведущий клинические исследования в Siteman Cancer Center иBarnes-Jewish Hospital.
-Опухолевые антигены мы вводим в вакцину, провоцируя сильный ответ среди Т-клеток, киллеров иммунной системы, отвечающих за уничтожение опухолей.
Наши результаты предварительные, но мы думаем, что вакцины имеют терапевтический потенциал, основанный на ширине и разнообразии ответа Т-клеток».
Однако ученые предупреждают, что еще слишком рано говорить, будут ли вакцины эффективны в долгосрочной перспективе. Исследование было проведено для оценки безопасности их использования и иммунного ответа. Ни один из пациентов не испытал какого-либо побочного эффекта.
Более ранние попытки применения вакцин были направлены на нормальные белки, обычно повышенные в случае рака. Эти же белки также находятся в здоровых клетках, что затрудняет стимуляцию иммунного ответа.
Новый подход, разработанный командой ученых из Вашингтонского университета, соединяет знания раковой геномики с иммунотерапией опухоли.
«Подход, который мы описали, фундаментально отличается от обычного обнаружения мутаций, которое направлено на идентификацию мутировавших генов, управляющих развитием рака.
Вместо этого, мы ищем уникальный набор мутировавших белков в опухоли пациента, которые могли бы быть распознаны иммунной системой, как чужеродные», — говорит соавтор Элейн Мардис, соруководитель Mc Donnell Genome Institute в Вашингтонском университете.
Меланома известна тем, что имеет большое количество генетических мутаций, вызванных воздействием ультрафиолетового излучения.
Образцы биопсии меланомы обычно несут 500 и более мутировавших генов. Используя алгоритмы прогнозирования, исследователи сузили поиск кандидатов для вакцины путем идентификации неоантигенов, которые не только были обнаружены в опухоли пациента, но также распознаны иммунной системой больного, как чужеродные.
Биохимическая проверка экспрессии неоантигенов на поверхности раковых клеток была произведена в сотрудничестве с группой Вильяма Хильдебранда в Университете Oklahoma Health Sciences Center . Это обеспечило необходимую уверенность в том, что вакцина будет стимулировать самые эффективные Т-клетки для борьбы с меланомой.
«Вы можете представить, что неоантиген – это флаг на каждой раковой клетке, — говорит автор Беатриз Каррено. – Каждая меланома у больного может иметь сотни разных флагов. Выбирая неоантигены для создания вакцины, мы смогли идентифицировать флаги на раковых клетках пациентов. Тогда мы создали индивидуальные вакцины к избранным флагам для каждой опухоли».
Беатриз Каррено и ее коллеги выбрали набор из семи уникальных неоантигенов для каждой вакцины и использовали специализированные иммунные клетки (дендритические клетки), полученные от пациентов, для введения этих неоантигенов в иммунную систему. Дендритические клетки играют важную роль в иммунном ответе организма, стимулируя Т-клетки уничтожать опухоль.
После инфузии вакцины, кровь больных была обследована каждую неделю на протяжении 4 месяцев. Анализируя образцы крови, исследователи смогли обнаружить, что у каждого пациента сформировался иммунный ответ на специфичные неоантигены из их вакцин.
Вакцины также стимулировали выработку различных клонов Т-клеток, направленных против неоантигенов. Ученые предполагают, что этот подход может быть также использован для активации Т-клеток и нацеливание их на клетки при других злокачественных новообразованиях с высоким уровнем мутаций, таких, как рак легких, мочевого пузыря, прямой и ободочной кишки.
«Наша команда разработала новую стратегию проведения индивидуальной иммунотерапии рака, — говорит Геральд Линнет.
– Много исследователей имели гипотезы, что можно использовать неоантигены для широкой активации человеческой иммунной системы, но мы не были уверенны в этом до сегодняшнего дня. У нас по-прежнему много работы, но это важный первый шаг, который открывает двери к индивидуальному лечению рака, основанному на иммунотерапии».
Дорогие друзья. Данный материал не является медицинским советом, за диагнозом и способом лечения, обратитесь к специалисту для консультации.

