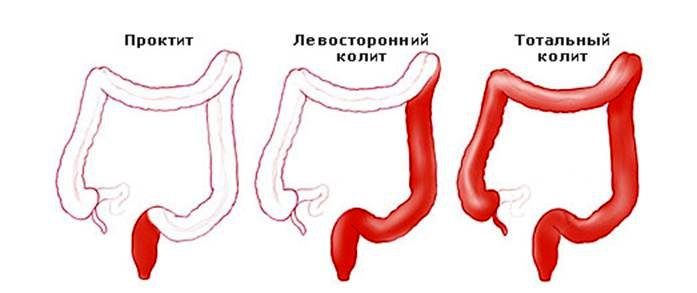
Колит – воспаление толстого кишечника. Разновидностями колитов являются тифлит (воспаление слепой кишки), трансверзит (воспаление поперечной ободочной кишки) и сигмоидит (воспаление сигмовидной кишки).
А воспаление прямой кишки, проктит, выделено в отдельную нозологическую форму. В тех случаях, когда воспаляются все отделы толстого кишечника, говорят о панколите.
Причины
Подобно большинству заболеваний желудочно-кишечного тракта (ЖКТ) колиты делятся на острые и на хронические. Причины острых колитов, как правило – различные виды кишечных инфекций (брюшной тиф, сальмонеллез, дизентерия, стафилококк, стрептококк).
Хронический колит часто имеет вторичный характер и развивается как осложнения уже имеющихся заболеваний вышележащих отделов ЖКТ – гастроэнтеритов, холецистопанкреатитов, терминального илеита.
Ему зачастую предшествует т.н. синдром раздраженного кишечника. Это сугубо функциональное нарушение, характеризующиеся болями, расстройством стула на фоне усиления или ослабления моторики, нарушения всасывания воды и патологического слизеобразования.
Среди многообразных причин синдрома: стрессы, пищевые погрешности, нарушения вегетативной нервной регуляции деятельности кишечника. Со временем на фоне функциональных расстройств формируется воспалительный процесс.
Причинами могут быть некоторые хронические отравления (соединения фосфора, соли тяжелых металлов) или негативное действие собственных токсинов (шлаки при почечной и печеночной недостаточности, мочевая кислота при подагре).
Некоторые лекарства, в частности нестероидные противовоспалительные средства (Аспирин, Парацетамол, Индометацин) негативно действуют на весь ЖКТ, в т.ч. и на толстый кишечник, вызывая воспаление в нем. Воспаление часто развивается на фоне дисбактериоза после интенсивного лечения антибиотиками.
В редких случаях заболевание формируется как одно из проявлений лучевой болезни. Некоторые оперативные вмешательства на органах брюшной полости могут осложняться нарушением функции и последующим воспалением.
Кишечным гельминтозам всегда сопутствует колит различной степени выраженности. Фактором, предрасполагающим к развитию его, является атеросклеротическое поражение артерий, снабжающих кровью толстый кишечник.
Симптомы
При заболевании страдают основные функции толстого кишечника – всасывание воды и формирование каловых масс. В зависимости от типов нарушения отмечаются запоры или поносы, хотя для данного заболевания типично их чередование.
Нередко возникают т.н. запорные поносы – после затрудненного отхождения плотных каловых масс выделяется жидкий зловонный стул.
Для некоторых кишечных инфекций, в частности, для дизентерии, характерно отхождение стула с большим количеством слизи и с прожилками крови.
Острый инфекционный колит протекает с лихорадкой. Иногда возникают т.н. тенезмы – ложные болезненные позывы к дефекации.
Боль при патологии чаще всего отмечается в левой подвздошной области живота, хотя может быть разлитой, с затрудненной локализацией.
Возникновение боли связано с приемом пищи, после дефекации она уменьшается.
Типично вздутие живота, метеоризм – усиленное отхождение газов. Воспалительные изменения в кишечнике и нарушения стула неизбежно приводят к качественному изменению кишечной микрофлоры – к дисбактериозу, который еще больше усугубляет расстройства стула при заболевании.
При длительно протекающих колитах отмечается признаки дефицита пластических материалов и витаминов — похудание, сухость кожи и слизистых, трещины в углах губ.
Авитаминозы при патологии обусловлены нарушением процессов всасывания в тонком кишечнике и дисбактериозом. Некоторые витамины группы В синтезируются полезной микрофлорой нашего толстого кишечника.
Диагностика и лечение
Основные методы диагностики – ирригоскопия (рентгенологическое исследование толстого кишечника, заполненного контрастным веществом) и колоноскопия (эндоскопия толстого).
В ходе колоноскопии возможна биопсия воспаленной слизистой оболочки с последующим гистологическим исследованием полученного материала. Обязательно проводят лабораторную диагностику кала (копрограмма, бакпосев, на скрытую кровь и на яйца глист).
Для определения инфекционного возбудителя при кишечных инфекциях проводится иммунодиагностика крови и полимеразная цепная реакция, предусматривающая идентификацию микробной ДНК.
В лечении используются препараты нескольких групп:
- Антибиотики широкого спектра действия – при кишечных инфекциях;
- Антигельминтные препараты (при глистных инвазиях);
- Спазмолитики;
- Антидиарейные средства при поносах и слабительные при запорах;
- Иммуностимуляторы;
- Витаминно-минеральные комплексы;
- Пробиотики для лечения дисбактериоза.
Лечение проводится на фоне соответствующей диеты.
Для таких пациентов рекомендован стол № 4 по Певзнеру, который включает в себя протертые каши (рисовая, гречневая, овсяная), супы-пюре, рыбу и нежирное мясо, приготовленные на пару, слабый чай.
Пища не должна быть холодной или слишком горячей.
Из пищевого рациона исключается все, что раздражает кишечник и вызывает его вздутие – ржаной хлеб, бобовые, мед, сладости, любые хлебобулочные изделия свежей выпечки, свежие овощи и фрукты. В стадии выздоровления таким пациентам показано оздоровление на бальнеологических курортах.
Дорогие друзья. Данный материал не является медицинским советом, за диагнозом и способом лечения, обратитесь к специалисту для консультации.

