В статье подробно объясняется, что такое вакцинация, с какой целью ее проводят, какие бывают виды прививок, из чего делают такие препараты и для чего они необходимы, а также перечислены возможные осложнения после прививок. Мы расскажем о том, на что обратить внимание, если решение в пользу вакцинации принято. Статья также объясняет, как развивается иммунитет у детей и от каких факторов он зависит.
Поскольку вопрос вакцинации активно обсуждается в СМИ и на ТВ и вызывает множество споров, мы в наших материалах знакомим читателей со всеми точками зрения – от мнений педиатров и специалистов от официальной медицины до категорических противников вакцинации.
Содержание
Введение вакцины. Что это?
Прививка или вакцинация – это введение в организм антигена болезнетворных микроорганизмов.
Данная субстанция изготавливается в виде специального адаптированного материала и предназначена для приобретения иммунитета к определенному заболеванию.
Справка. Устойчивость или резистентность организма человека – это приобретение им невосприимчивости к возбудителям инфекционных болезней.
Принято считать, что при попадании в организм антигенного материала активизируется процесс выработки своих антител, которые обеспечивают устойчивость к определенному возбудителю болезни.

Для чего нужна?
В настоящее время вакцинацию проводят:
- В целях профилактики (вакцинопрофилактические меры).
- С терапевтической, то есть, лечебной целью (вакцинотерапия).
Из чего готовят вакцины?
Живые ослабленные патогенные микроорганизмы (бактериальные).
Официальная медицина считает этот материал наиболее эффективным, называются цифры (средние данные – не менее чем на 10–15%), в сравнении с вакцинами, изготовленными из неживых микробов (инактивированные, то есть убитые бактерии и вирусы).
Свойства и плюсы вакцин из живых микроорганизмов
- Способны вызвать более значительный, длительный по времени и напряженный иммунитет.
- Переносимость в сравнении с инактивированной (из неживых микробов) вакциной практически одинакова.
- Перевес в сторону «неживых» вакцин очень незначительный (по официальным данным).
- Возможность применения благодаря вышеперечисленным качествам у детей дошкольного возраста.
Справка. Напряженный иммунитет – понятие, которое характеризуется уровнем специфической невосприимчивости, действующей в организме по отношению к данному возбудителю болезнетворной инфекции. Качественные показатели оцениваются по специфической иммунологической реакции (например, лабораторный анализ крови на определение специфических антител).
Такие вакцины:
Содержат измененные (с РНК) виды микробов (вакцинный штамм), которые утратили патогенные качества. При этом они обладают способностью попадать в организм и успешно там размножаться, в результате чего организм вырабатывает специфический иммунитет.
«Неживые, убитые» вакцины (инактивированные).
Содержат инактивированные вирулентные штаммы бактерий и вирусов, включающих полный набор антигенов. С целью надежной инактивации при изготовлении вакцины нагревают, обрабатывают формалином (на что обращают внимание противники вакцинации), используют ацетон, спирт и другие химические вещества.
Задача – добиться обеспечения надежных инактивационных свойств и при этом минимально повредить структуру самих антигенов.
Вакцины химического происхождения.
Включают антигены, которые получены преимущественно химическими методами с выделением протективных специфических белков.
Как принято считать, именно от таких антигенов зависит надежный иммунитет. Производство сопровождается очисткой антигенов от балластных компонентов. Фармацевтические компании производят молекулярные вакцины с помощью химического синтеза или биосинтеза.
Анатоксины
Изготавливаются из обработанных формалином экзотоксинов разнообразных болезнетворных микроорганизмов, не потерявших иммуногенных свойств и имеющих способность к образованию антител (антитоксины).
Делятся:
Монопрепараты (моновакцина).
Ассоциированные лекарственные формы (одновременное проведение вакцинации, действенной в отношении нескольких видов инфекций, например, ди- и тривакцина).
Вакцины нового поколения.
Поскольку, как признают сами иммунологи, с помощью традиционных современных вакцин не удается успешно решить вопрос действенных профилактических мер против ряда болезней, потому остро стоит вопрос о новых видах препаратов для вакцинации.
Это заболевания, вызванные возбудителями, которые тяжело культивируются in vivo и in vitro или не культивируются вообще.
Справка. in vivo и in vitro – означает, дословно, в живом организме и в пробирке.

Сейчас становится возможным получить так называемые антигенные детерминанты (другое название – отдельные эпитопы). Средства не обладают в обособленном состоянии иммуногенностью. Например, благодаря генным технологиям, можно изготовить рекомбинантную векторную вакцину, которая будет включать живые культуры непатогенных микробов. В геном таких микроорганизмов встроена наследственная информация от других патогенных микробов.
В настоящее время уже получены дрожжевые вакцины (гепатит В), разработано новое средство против малярии, ведутся исследования по вакцинации от ВИЧ и т.д.
Для детей. Показания
Прививки бывают:
- Плановые.
- По показаниям (эпидемический фактор).

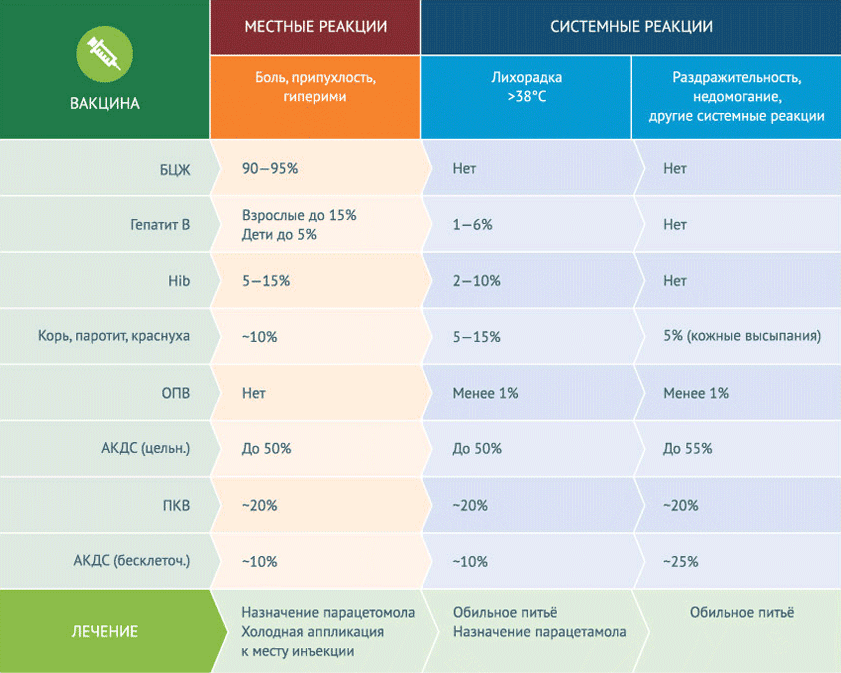
В разных странах используется свой календарь вакцинаций (профилактические прививки). Такой документ предписывает проведение плановых массовых вакцинаций населения, начиная с грудного возраста. В каждой стране существует закон, который обязывает или допускает право личного выбора в этом вопросе.
На что обратить внимание родителям?
- Условия хранения.
- Условия транспортировки.
- Уничтожение неиспользованных препаратов.
Родители обязаны поинтересоваться, соблюдались ли предписанные правила хранения и транспортировки вакцин.
Это – непременное условие, так как при нарушении температурных режимов при хранении и перевозке препаратов не просто снижается их эффективность, но и нередко происходит повышение реактогенных свойств.
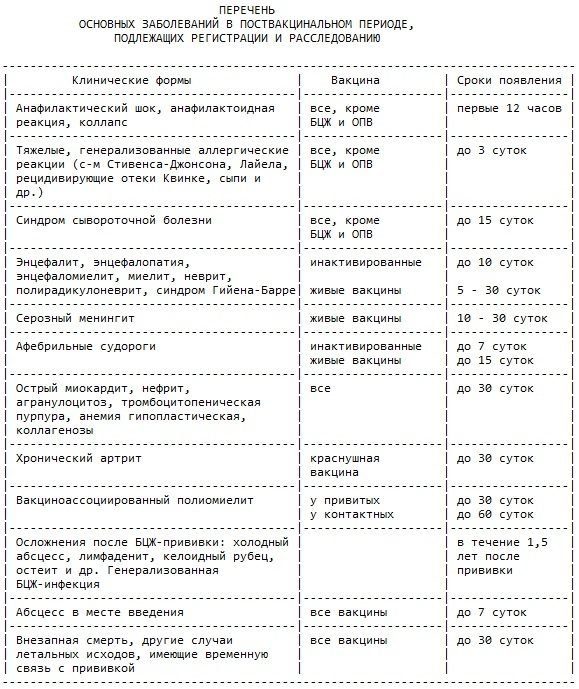
Результат – высокий процент аллергической реакции немедленного типа и коллаптоидные реакции.
Аллергическая реакция на прививки у ребенка
Может развиться через несколько минут и до часа и даже через несколько суток.
Проявления:
- крапивница;
- отек Квинке;
- синдром Лайела;
- сывороточная болезнь;
- анафилактический шок.
Внимание! При повышенной чувствительности организма (например, к некоторым препаратам, включая антибиотики, а так же к яичному белку) вероятность развития любого вида аллергии на вакцину ККП (корь, краснуха, паротит), возрастает.
Если наблюдается непереносимость дрожжей, нельзя проводить вакцинацию соответствующей инъекцией (против гепатита В).
Аллергия в форме крапивницы. Симптомы:
- развивается через несколько минут или часов после инъекции;
- сопровождается зудом кожи;
- проявляется в виде кожных высыпаний.
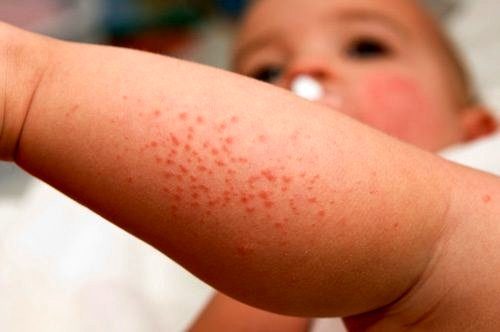
Синдром Лайела. Симптомы:
- кожная сыпь;
- появление волдырей;
- кожный зуд.
Развивается на протяжении трех суток после вакцинации.
Сывороточная болезнь. Симптомы:
- крапивница;
- отека Квинке;
- лихорадка;
- увеличение лимфоузлов;
- боли в суставах;
- увеличение селезенки.
Может развиться через четырнадцать-двадцать один день.
Осложнения сывороточной болезни:
- нарушения функции почек;
- заболевания легочной системы;
- сбои в работе желудочно-кишечного тракта;
- болезни нервной системы.
Анафилактический шок. Симптомы:
- отек Квинке;
- мгновенное падение кровяного давления;
- асфиксия (удушье).
Развивается либо сразу, либо на протяжении в течение трех-четырех часов и является крайне опасным состоянием, угрожающим жизни. В таких случаях необходима экстренная противошоковая терапия.
Рекомендации родителям
Необходимо внимательно наблюдать за ребенком после проведения вакцинации, особенно первые 30-60 минут. Прививки следует проводить только в медицинском учреждении, где при необходимости могут оказать квалифицированную помощь. Процедурные кабинеты оснащены аптечками с противошоковыми препаратами.
Манту. Какая может быть реакция?

Аллергия на Манту возникает при непереносимости туберкулина. Специалисты считают реакцию на инъекцию туберкулина одной из специфических форм аллергии, так как туберкулин – это аллерген, а не антиген.
Внимание! Мы хотим отметить тот факт, что взаимодействие активно применяемого в течение многих лет туберкулина и иммунной системы человека не изучено в полной мере.
Пробы Манту. От каких факторов зависит реакция организма?
Оказать влияние может:
- любая пищевая аллергия;
- склонность к лекарственной аллергии;
- перенесенная инфекция (любая);
- иммунитет на нетуберкулезные микобактерии;
- возраст пациента;
- особенности питания (включая недостаток тех или иных веществ, витаминов и т.д.);
- хроническая форма болезни;
- заражение глистами;
- неблагоприятные внешние факторы;
- аллергический дерматит, и т.д. и т.п.
Внимание! Нарушение условий транспортировки и хранения туберкулина могут оказать существенный результат на результат пробы.
Поскольку требуется соблюдение специальных систем («холодовая цепь»), которая представляет собой бесперебойно функционирующую цепочку с обеспечением оптимальных температур на всех этапах без исключения, вопрос соблюдения таких условий всегда и везде представляется сомнительным.
Обращаем внимание на то, что «холодовая цепь» с температурным режимом от 2 до 8 градусов должна функционировать, начиная от производителя и до конечной точки – процедурного кабинета.
Уничтожение неиспользованных вакцин
Все, что содержит неиспользованные остатки вакцин (ампулы и емкости), а также все инструменты надлежит кипятить в течение часа и специально обрабатывать 3-5% раствором хлорамина 60 минут, 6% перекисью водорода один час, или автоклавировать.
Неиспользованная по каким-то причинам вакцина, а также препараты с истекшим сроком годности направляются на уничтожение (центры Госсанэпиднадзора).
Внимание, родители! Медик, который проводит вакцинацию, обязан:
- Проверить этикетки.
- Изучить маркировку (на упаковке и ампуле)
- Ознакомиться с данными по сроку годности.
- Убедиться в целостности флакона (ампулы).
Внимание! Нельзя использовать вакцины при отсутствии этикеток, с просроченным сроком годности, нарушении герметичности, любом изменении внешнего вида (цвет, наличие хлопьев, посторонние включения и т.д.)!
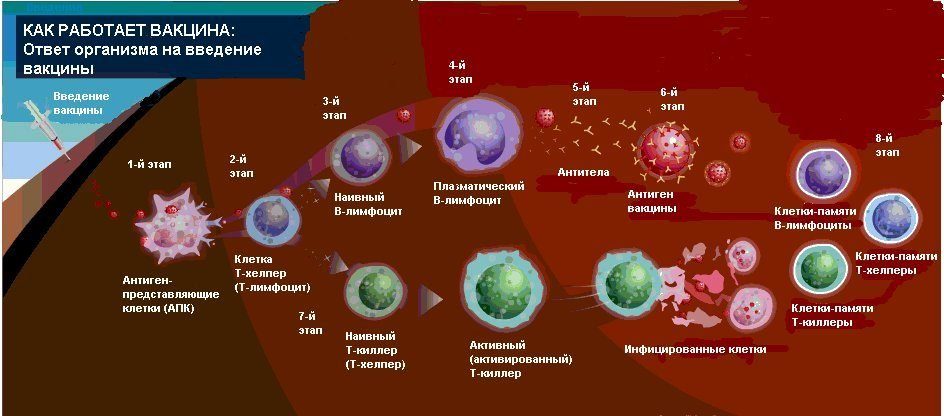
Попадание в организм болезнетворной инфекции. Что происходит при этом? Объясняет врач-иммунолог
Болезнетворный микроорганизм принято считать агрессивным по отношению к человеку агентом. Попадая из внешней среды, например, через слизистые оболочки носоглотки, микробы повреждают сами клетки слизистых оболочек, а затем начинают активно выделять продукты своей жизнедеятельности. Происходит отравление тканей токсинами. При этом не имеет значения – вирус это, бактерии или грибки.
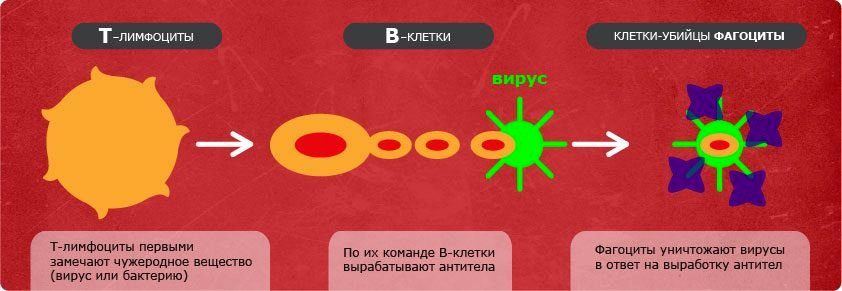
Инфекция попала в организм первый раз
Иммунитет не выработан, потому инфекции комфортно, но до того периода, пока она не «попадет» на блуждающие лейкоциты. С этого момента начинается борьба.
Процесс может проходить по нескольким сценариям:
- Лейкоциты убивают микробы сразу, болезнь не развивается вообще.
- Уничтожение «врага» начинается через какое-то время, когда микроорганизмы уже успели размножиться в той или иной степени. На этом этапе имеет место быть повреждение клеток тканей человека, отравление токсинами, развитие воспалительного процесса, то есть формирование того или иного инфекционного заболевания.
- Инфекционная болезнь сопровождается активным размножением патогенной микрофлоры и борьбой, где стоит вопрос – «кто кого победит».
- При инфекционной болезни происходит выработка иммунной системой человека специальных защитных белков – антител. Задача антител – поймать и обезвредить противника, связать и нейтрализовать все токсины, которые за этот период выделили микробы.
- Благоприятное течение болезни характеризуется хорошей работой иммунной системы, которая с помощью лейкоцитов и специфических белков (антитела) расправляется с агрессивным агентом. Результат – болезнь заканчивается, поврежденные ткани восстанавливаются, приобретается иммунитет (стойкий или временный).
Сколько в организме находятся антитела?
После инфекционного заболевания в крови остаются антитела:
- На длительный период.
- На всю жизнь.
Новое попадание точно такого же микроорганизма вызывает мгновенную реакцию организма человека – антитела в крови быстро находят «знакомые» микробы и начинает уничтожать их ДО того, как те приступили к «обустройству».
Антитела не допускают начала воспалительного процесса, то есть заболевания. Тогда речь идет о том, что организм устойчивость к данной болезни приобрел.
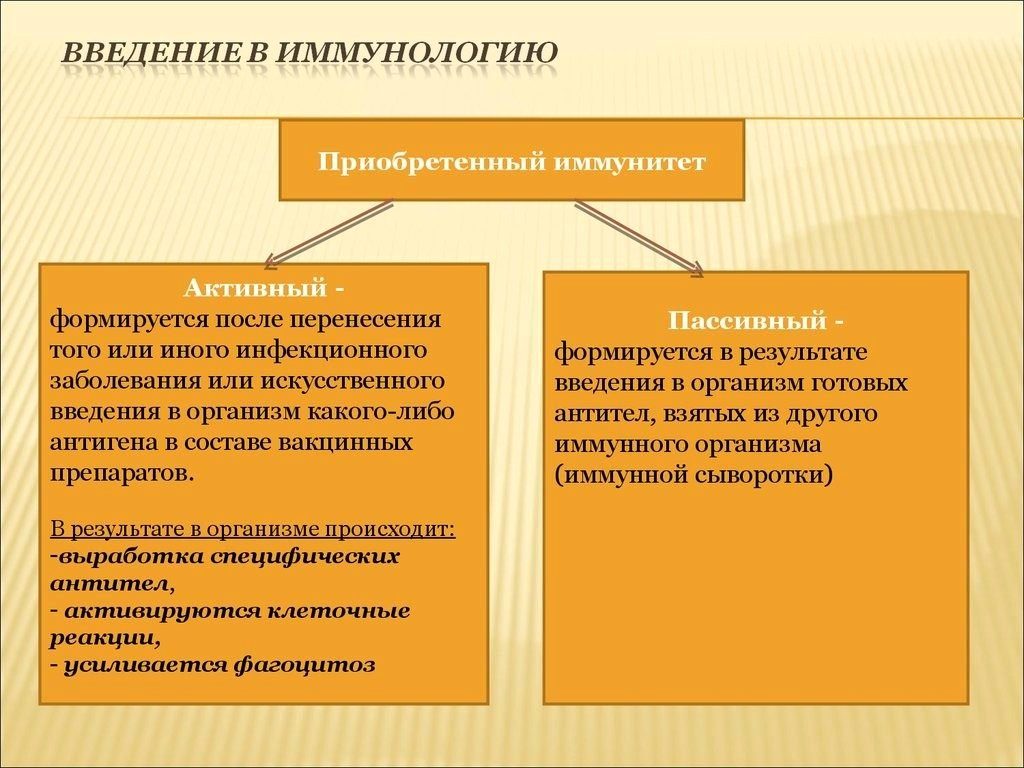
Иммунная система ребенка. Особенности и развитие
Иммунная система формируется у эмбриона на 6-7 неделе беременности, затем развивается селезенка, система лимфоузлов и лимфоидная ткань (от этого зависит иммунитет, который находится еще в спящем состоянии).
Формирование иммунной системы происходит постепенно (примерно до 5-6 месяца беременности), но за два месяца до родов антитела беременной проникают через плаценту в кровеносную систему плода, достигая концентрации еще большей, чем у матери.
Благодаря чему ребенок успешно справляется с миллиардами микроорганизмов, так как уже имеет нужные антитела в крови.
При преждевременных родах у недоношенного малыша нет в крови необходимого количества антител, потому его иммунитет снижен.
Слабее защита детей, у матерей которых был тяжелый токсикоз (гестоз) во второй половине беременности, а так же в случае внутриутробной гипотрофии, когда плод испытывал «голодание» по причине недостаточного поступления питательных веществ.
Внимание! Грудное молоко – это источник постоянного поступления в организм малыша новых антител, которые накопила мама за всю свою предыдущую жизнь.
Сразу после рождения происходит колонизация кожных покровов и слизистых оболочек новорожденного разнообразной микрофлорой. Кишечная палочка, бифидо- и лактобактерии – это необходимая микрофлора, которая теперь пребывает постоянно с ним, патогенные микробы будут уничтожаться антителами.
Важно! Первые месяцы после рождения характеризуются высоким (как говорят врачи-иммунологи – напряженным) иммунитетом, но постепенно происходит ослабление защитных функций. Примерно к году жизни у малыша все антитела, которые он получил «в подарок» от мамы, расходуются. К этому периоду организм ребенка начинает активно синтезировать свои антитела. Обращаем внимание – только те, с которыми уже имел дело.
Большая часть матерей прекращает кормить ребенка грудью в этом периоде. Потому у малыша нет дополнительной подпитки в виде антител. Вот почему в этом возрасте дети начинают часто болеть инфекционными болезнями.
Такая ситуация сохраняется до шести лет. Тогда малыш уже «перезнакомился» со всевозможными болячками и смог сам выработать устойчивость к инфекциям из внешней среды.
Те специалисты, которые выступают против вакцинации, считают эти методы опасными для формирования природного иммунитета, который вырабатывается сам, в соответствии с законами природы.
Выводы. Данная статья является поводом для размышлений и анализа. Родителям малышей приходится брать ответственность в вопросе «делать или нет прививку» на себя, так как врачи не могут дать однозначного ответа.
Поскольку в принудительном порядке вакцинация в большинстве развитых стран не проводится, читатели могут принять решение, ознакомившись со всеми точками зрения в наших публикациях.
Дорогие друзья. Данный материал не является медицинским советом, за диагнозом и способом лечения, обратитесь к специалисту для консультации.

