Гастрит – воспаление слизистой оболочки желудка (др. греч гастер –желудок, ит- воспаление).
Содержание
Причины
Причины развития гастрита могут быть внешними (экзогенными) и внутренними (эндогенными).
Среди экзогенных причин:
- Систематическое нерациональное питание (увлечение острыми, горячими, солеными блюдами), нерегулярный прием пищи, быстрое и недостаточное пережевывание;
- Употребление недоброкачественной пищи, содержащей болезнетворные микроорганизмы (пищевые токсикоинфекции);
- Злоупотребление алкоголем;
- Курение, при котором заглатывается слюна с растворенным в ней никотином;
- Систематический прием некоторых лекарственных препаратов, в частности – нестероидных противовоспалительных средств, синтетических аналогов коркового вещества надпочечников;
- Общие тяжело протекающие бактериальные или вирусные инфекции;
- Helicobacterpylori – хеликобактерии, оказывающие прямое повреждающее действие на слизистую оболочку желудка, и приводящие к язвенной болезни желудка и 12-перстной кишки;
- Отравление бытовыми и промышленными ядами, имеющими кислую или щелочную реакцию.
Среди эндогенных причин – различные виды аллергических реакций, вегетативные нарушения иннервации, приводящие к изменению моторики желудка и кислотности желудочного сока. Чаще всего эндогенные гастриты вторичны по своей сути, и развиваются на фоне других нервных и эндокринных нарушений.
В качестве причины можно рассматривать рефлюкс – обратный заброс содержимого 12-перстной кишки в желудок.
Иногда некоторые из вышеперечисленных факторов могут сочетаться между собой, как, например, при аутоиммунном гастрите. При этой форме воспалительный процесс развивается в ответ на инфекцию (чаще всего это стрептококк).
Только повреждение слизистой оболочки происходит не из-за действия инфекционных токсинов, а по причине неадекватного иммунного ответа, в ходе которого собственными антителами повреждается ткань слизистой оболочки желудка.
Механизм аутоиммунного гастрита сходен с таковым ревматизма, системной красной волчанки,и многих других аутоиммунных заболеваний.
Структурные изменения
Зависимости от структурных изменений слизистой оболочки желудка при гастрите выделяют следующие формы этого заболевания:
- Катаральный – банальное воспаление, сопровождающееся избыточным кровенаполнением (гиперемией) и отеком слизистой оболочки. Подавляющее большинство воспалительных процессов в желудке сопровождается именно катаральным воспалением.
- Эрозивный. Отличительные черты данной формы – эрозии, поверхностные дефекты слизистой оболочки желудка, не распространяющиеся на ее подслизистый слой. Этим они отличаются от более глубоких дефектов – язв, которые затрагивают подслизистый, мышечный слои, а некоторые из язв являются сквозными. Эрозивный – результат наличия хеликобактерий, и в этой связи является предъязвенным состоянием – в отсутствие лечения он трансформируется в язвенную болезнь желудка.
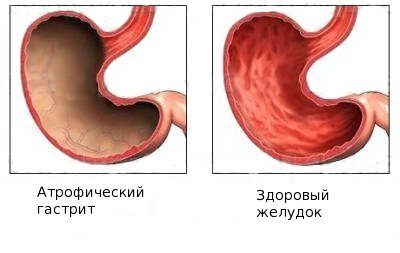
- Атрофический. Характеризуется сглаженностью контуров слизистой оболочки, частичным или полным отсутствием ее складок. Атрофический чаще всего – результат длительного течения гастрита, при которомпроисходит истощение клеток, секретирующих соляную кислоту и желудочный сок. Сочетание атрофии и пониженной секреции – опасный признак, указывающий на высокую вероятность перехода в рак желудка.
- Фибринозный. Характеризуется отложением фибринозных пленок на слизистой оболочке, как при дифтерии. Возникает в основном при химических ожогах кислотами или щелочами, а также при септических состояния. В результате химического или токсического повреждения тканей (в данном случае – слизистой оболочки) освобождается тканевой тромбопластин, под действием которого фибриноген крови трансформируется в фибрин, откладывается на слизистой оболочке в виде пленочных наслоений.
- Некротический (коррозийный). Также развивается при химических ожогах. Некротизированный (омертвевший) участок слизистой оболочки в дальнейшем подвергается рубцеванию, что приводит к деформации желудка как анатомического органа.
- Флегмонозный. При этой форме гастрита вся слизистая оболочкам и глубже лежащие слои подвергаются гнойному расплавлению. Флегмонозное воспаление, распространившееся на все слои слизистой оболочки желудка, в дальнейшем осложняется его разрывом (перфорацией). Чаще всего флегмонозный развивается при гнойно-септических состояниях, им осложняются такие заболевания как язвенная болезнь и рак.
Эти изменения обнаруживаются в ходе эндоскопической диагностики – гастроскопии.
Симптомы
Клинические проявления гастрита напрямую зависят от его причин и особенностей течения. На основе симптомов, данных инструментальных и лабораторных исследований осуществляется диагностика этого заболевания.

Среди основных:
Боль. Типичная локализация боли – подложечная область, т.н. эпигастрий. Боль при гастрите чаще всего связана с приемом пищи — развивается примерно через 1,5 – 2 ч после еды.
Как правило, она ноющая, при обострениях может иметь схваткообразный характер. В некоторых случаях боль возникает после долгого отсутствия приема пищи или в ночное время. Эти т.н. голодные или ночные боли – признак повышенной кислотности желудочного сока из-за ваготонии.
Ваготония — чрезмерная активность блуждающего нерва, оказывающего стимулирующее действие на секреторные клетки слизистой оболочки желудка.
Голодные и ночные боли указывают на высокую вероятность таких осложнений как язвенная болезнь, дуоденит – воспаление 12-перстной кишки. Примерно в половине случаев гастрита боль отсутствует, и он протекает бессимптомно.
Диспепсические явления – признаки нарушения процесса пищеварения:
- Изжога. Механизм возникновения изжоги – рефлюкс (обратный ход) кислого желудочного содержимого в пищевод.
- Отрыжка. Отрыжка воздухом указывает на нарушение моторики. Ощущение тяжести в эпигастрии в сочетании с отрыжкой тухлыми яйцами – верный признак замедления моторики и снижения секреции. Застоявшаяся в желудке пища не подвергается ферментативному расщеплению, из нее выделяется сероводород (атомы серы присутствуют во многих органических белковых соединениях), который имеет характерный запах тухлых яиц.
- Потеря аппетита, тошнота и рвота. Вполне логично, что при нарушенной функции организм пытается оградить себя от поступления новых порций пищи, а уже имеющуюся пищу – вытолкнуть назад. В рвотных массах при гастрите – пищевое содержимое с примесью слизи. Темно-коричневый цвет рвотных масс (цвет кофейной гущи) – тревожный признак.Это гемоглобин эритроцитов, подвергшийся действию соляной кислоты желудочного сока. Кофейная гуща указывает на то, что гастрит имеет деструктивный характер, и осложнился повреждением кровеносных сосудов слизистой оболочки с последующим кровотечением.
- Вздутие живота, чередование запоров с поносами. Это признак распространения воспаления на нижележащие отделы желудочно-кишечного тракта – толстый и тонкий кишечник.
Общие проявления, при остро протекающих гастритах отсутствуют.
При длительно протекающих, хронических со сниженной кислотностью, обращает на себя внимание слабость, снижение артериального давления, бледность кожи, хейлоз (трещины в углах рта), ломкость волос, ногтей.
Хронический
Эпидемиология
Хронический гастрит (далее – просто гастрит) является довольно распространенным заболеванием. Среди всех болезней желудочно-кишечного тракта (ЖКТ) на его долю приходится около 35%.
Полагают, что гастритом страдают до 40-50% населения земного шара, т. е., примерно половина. Причем многие незнают об имеющейся патологии, т. к. она проходит бессимптомно или с редкими обострениями.
Код МКБ
По международной классификации болезней 10-го пересмотра (МКБ-10) гастритом вместе дуоденитами, воспалительными заболеваниями 12-перстной кишки (дуоденум), присвоен код К29:
- К29.0 – острый геморрагический
- К29.1 – другие острые
- К29.2 – алкогольный
- К29.3 – хронический поверхностный
- К29.4 – хронический атрофический
- К29.5 – хронический неуточненный
- К29.6 – другие
- К29.7 – неуточненный
- К29.8 – дуоденит
- К29.9 – гатродуоденит неуточненный.
Классификация
Гастрит – это собирательный термин, объединяющий целую группу заболеваний желудка. Общая черта у этих заболеваний – структурные, или, как их еще называют, морфологические изменения слизистой оболочки.
Именно эти морфологические изменения отличают его от функциональных желудочных расстройств, которые имеют преходящий характер, и при своевременных мероприятиях (диета, лекарства), проходят бесследно.
Морфологические изменения при хроническом заболевании сопровождаются нарушением секреции и моторики (сократительной способности) желудка с развитием соответствующих симптомов.
Классификация по признакам:
- По распространенности
- Ограниченный
- Диффузный.
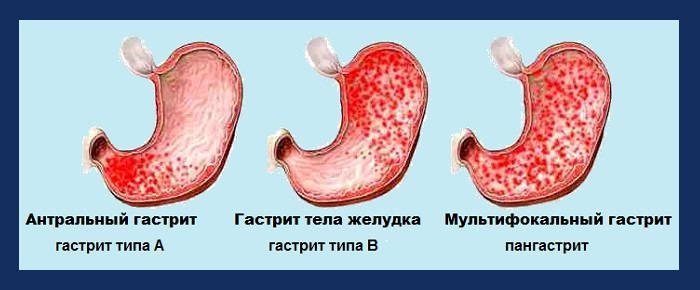
- По локализации
- Антральный (данный отдел расположен в нижней части желудка, и включает в себя привратник, место перехода в 12-перстную кишку).
- Фундальный
- Тела желудка.
- По характеру морфологических изменений слизистой
- Поверхностный
- Атрофический
- Гипертрофический.
- По секреторной активности
- С сохраненной секрецией желудочного сока – нормоацидный
- С повышенной секрецией и кислотностью – гиперацидный
- С недостаточной секрецией — гипоацидный, анацидный.
- По фазе течения:
- Обострение
- Затихание (ремиссия).
Это разделение по имеющимся признакам достаточно условное, и единой общепризнанной классификации нет.
Этиология
Причины хронического многообразны, и их можно разделить на экзогенные и на эндогенные. В роли экзогенных причин выступают различные внешние факторы, которые негативно сказываются на слизистой желудка. Прежде всего, это пища – именно с характером питания многие до недавнего времени связывали развитие заболевания.
Действительно, нерегулярное питание, плохо пережеванная пища, увлечение острыми или жареными блюдами – все это вредно для желудочной слизистой.
То же самое характерно и для алкоголя, который при систематическом употреблении вызывает атрофию слизистой. Недаром в МКБ алкогольный гастрит обозначается отдельным кодом К29.2.
Впрочем, для того чтобы сформировался хронический вовсе не обязательно страдать алкоголизмом. Хроническое воспаление желудка отмечается у многих любителей пива, вина. Эти напитки повышают кислотность желудочной среды. Многие курильщики тоже зачастую болеют им, т. к. систематически заглатывают слюну с растворенным в ней никотином.
В последнее время стали популярны сухарики, чипсы, жевательные резинки, и многие другие продукты с сомнительной пользой, а также прохладительные газированные напитки. Газы в этих напитках растягивают желудочную камеру, а синтетические добавки в современных продуктах раздражают слизистую.
Не так давно выяснили, что пищевой фактор не единственный, и даже не главный в развитии гастрита. Довольно часто это заболевание развивается после инфицирования хеликобактериями (Helicobacter pylori). Эти спиралевидные бактерии приспособились к жизни в кислой среде и провоцируют воспаление слизистой.
Не только специфическая хеликобактерная инфекция может спровоцировать заболевание. Воспаление часто развивается на фоне перенесенных бактериальных и вирусных инфекций (стафилококки, стрептококки, герпес, цитомегаловирус, и др.).
Некоторые из лекарственных препаратов (противовоспалительные, кортикостероиды) при их систематическом приеме повышают кислотность желудочного сока, раздражают слизистую, снижают ее барьерную функцию, и тем самым вызывают воспаление.
Эндогенные причины – это внутренние патологические процессы, которые происходят внутри организма и приводят к воспалению слизистой оболочки:
- Заболевания нервной и эндокринной систем
- Частые стрессы
- Обменные нарушения – наследственные и приобретенные ферментопатии, авитаминозы, подагра
- Глистные инвазии
- Заболевания других отделов пищеварительной системы – тонкого и толстого кишечника, желчевыводящей системы.
- Болезни печени и почек с нарушением выделительной функции
- Перенесенные ранее операции на ЖКТ.
Таким образом, эндогенные гастриты по сути своей вторичны, и выступают как осложнения других имеющихся заболеваний. Зачастую он спровоцирован целой совокупностью экзогенных и эндогенных факторов, взаимно отягощающих друг друга. В качестве примера можно привести несбалансированное питание, которое приводит к дефициту витаминов и белков, и способствует росту хеликобактерной инфекции.
Патогенез
При различных патологических состояниях это динамическое равновесие регуляторных систем нарушается. В результате изменяется содержание компонентов желудочного сока и замедляется моторика желудка, его перистальтика (волнообразные сокращения гладкой мускулатуры).
Такое довольно часто отмечается при стрессах, когда активируется симпатическая система, угнетающая и секрецию и моторику. То же самое происходит и при других нейроэндокринных заболеваниях.
Наш ЖКТ устроен так, что при заболевании какого-либо одного органа в патологический процесс вовлекаются и другие отделы пищеварительной системы. Яркий пример тому – анатомическая и функциональная взаимосвязь между желудком и следующей за ним дуоденум.
Воспаление неизменно приводит к дуодениту. Поэтому хронические гастриты, нередко протекают по типу гастродуоденитов, что и отображено в МКБ.
С другой стороны, дуоденит часто развивается на фоне заболеваний желчевыводящей системы – печени, желчного пузыря, поджелудочной железы. Чем примечателен дуоденит в плане развития гастрита?
При этом заболевании из-за нарушения моторики и несостоятельности сфинктера (мышечного клапана) между желудком и дуоденум часто возникает рефлюкс, заброс дуоденального содержимого в желудок. То же самое происходит после перенесенных операций на желудке и 12-перстной кишке.
Компоненты дуоденального сока и желчные кислоты в составе этого содержимого оказывают прямое повреждающее действие на слизистую желудка. Кроме того, во время рефлюкса раздражаются G-клетки, секретирующие гастрин. Под действием этого гормона повышается секреция желудочного сока и содержание в нем соляной кислоты.
Многие экзогенные факторы (пищевые ингредиенты, алкоголь, лекарства) повреждают апикальную мембрану и железы, продуцирующие слизь. При этом в патологической зоне нарушается кровообращение, замедляются процессы регенерации, формируется местный отек.
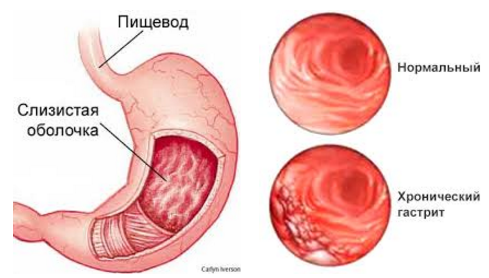
Вначале воспалительные процессы затрагивают поверхностный эпителий, но затем распространяются вглубь на всю толщу слизистой и на подслизистый слой.
В случае инфицирования Helicobacter pylori все происходит несколько иначе. Хеликобактерии находятся под желудочной слизью антрального отдела. Для того чтобы оградить себя от агрессивного действия желудочного сока, они выделяют фермент уреазу. Под действием уреазы нейтральная мочевина ткани слизистой трансформируется в щелочной аммиак. В результате возникает воспаление.
Это воспаление усугубляется и еще и тем, что в ответ на защелачивание среды хеликобактериями растет кислотность желудочного сока. Кроме того, имеются данные о прямом повреждении клеток слизистой оболочки этими микроорганизмами.
Под действием хеликобактерной инфекции и спровоцированных ею нарушений на поверхности слизистой оболочки формируются поверхностные дефекты или эрозии (эрозивный ). Впоследствии эти дефекты углубляются на всю толщу слизистой, и далее до подслизистого и мышечного слоев – развивается язвенная болезнь. Однако и это не самое худшее. На фоне гастрита и язвенной болезни, спровоцированной хеликобактериями, часто развивается рак желудка.
Существует еще один патогенетический механизм, свойственный не только гастритом – аутоиммунный. Сущность аутоиммунных процессов заключается в неадекватных реакциях с повреждением собственных тканей (в данном случае – слизистой желудка) иммунными комплексами, образованными антигенами и антителами.
В роли антигенов часто выступают микробные токсины. Поэтому заболевание нередко формируются на фоне бактериальных и вирусных инфекций.
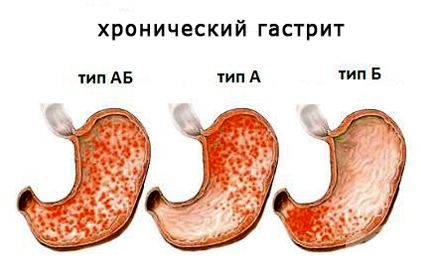
В зависимости от причин и патогенетических механизмов выделяют три типа:
- Тип А (аутоиммунный). Воспаление локализуется в фундальной части и в теле желудка. Антителами повреждается железистый аппарат, секретирующий соляную кислоту и пищеварительные ферменты. В конечном итоге слизистая оболочка атрофируется. Большинство пациентов – лица среднего и пожилого возраста.
- Тип В (инфекционный). Наиболее частый тип. Обусловлен Helicobacter pylori. Преимущественно локализуется в антральной части желудка, и протекает с повышенной кислотностью, во всяком случае, на первых порах. В дальнейшем, в отсутствие лечения, зачастую трансформируется в язвенную болезнь.
- Тип С (химический). Это рефлюкс-гастрит, обусловленный забросом дуоденального содержимого в просвет. При этой форме поражается антральный и фундальный отделы. При гастрите с воспаление протекает тяжело, носит дистрофический, а иногда и некротический характер Под действием дуоденального содержимого происходит омертвение, некроз поверхностных слоев слизистого эпителия.
Эта патогенетическая классификация, разработанная за рубежом, помогает выбрать оптимальную тактику лечения в каждом конкретном случае.
Клиническая картина
Хронический протекает с местной и общей симптоматикой.
Среди местных симптомов этого заболевания:
- Боль. Локализуется в подложечной области (эпигастрии), в большинстве случаев ноющая, нерезкая. Зачастую возникновение боли связано с приемом пищи. Хотя иногда боль беспокоит натощак (голодная боль) или в ночное время (ночная боль). Голодные или ночные бол свидетельствуют о гиперацидности, и, возможно, о язвенной болезни.
- Тошнота. Свидетельствует о нарушении пищеварения и о замедленной эвакуации пищи в кишечник. Частый признак гипоацидных состояний.
- Снижение аппетита. Также признак нарушения секреции и моторики. Сопутствует другим клиническим симптомам гастрита.
- Отрыжка. Признак повышенной кислотности и ускоренной перистальтики – отрыжка воздухом. Отрыжка съеденной пищей спустя несколько часов после ее приема напротив, свидетельствует о замедленной перистальтике. В ряде случаев при гипоацидных состояниях пища застаивается столь длительно, что повергается брожению прямо в желудке с выделением сероводорода. При этом пациенты будут жаловаться на отрыжку тухлыми яйцами.
- Изжога. Признак гиперацидности. При избытке соляной кислоты и нарушенной моторике происходит рефлюкс кислого желудочного содержимого в нижние отделы пищевода. Этот рефлюкс сопровождается характерным чувством жжения.
- Рвота. В основном беспокоит при обострениях. Может возникать как при недостаточной, так и при избыточной кислотности. При гиперацидном гастрите желудочное содержимое с кислым привкусом. После этого состояние пациентов улучшается – уменьшается боль, перестает беспокоить изжога. В ряде случаев пациенты сознательно вызывают рвоту, чтобы их состояние улучшилось. Данный факт с большой долей вероятности свидетельствует о присоединении и язвенной болезни. Бурое окрашивание рвотных масс («кофейная гуща») указывает на грозное осложнение язвенного процесса – на желудочное кровотечение. При алкогольном, рвота, как правило, начинается в утренние часы («утренняя рвота алкоголика»).
- Кишечные расстройства. При гиперацидном будут отмечаться запоры. При гипоацидных состояниях, когда переваривание пищи будет нарушено, пациентов будут беспокоить диарея. При сопутствующем энтероколите запоры и поносы будут чередоваться.
Выраженность этих симптомов будет разной в зависимости от фазы течения, а при ремиссии они могут и вовсе отсутствовать. При этом нет четкой связи между клинической картиной и структурными изменениями в слизистой оболочке.
Поэтому у многих болезнь протекает бессимптомно в течение долгих лет, и впервые заявляет о себе под действием провоцирующих факторов – погрешностей в питании, употреблении алкоголя, стрессов.
Общие проявления тоже необязательны. У некоторых длительно болеющих пациентов с секреторной недостаточностью и гипоацидными состояниями будут отмечаться признаки трофических расстройств – общая слабость, снижение работоспособности, исхудание, ломкость волос и ногтей, сухость кожи и трещины в углах рта.
При аутоиммунных гастритах из-за нарушения всасывания витамина В12 формируется В12-дефицитная или пернициозная анемия.
Атрофический
Отличительной особенностью данной формы является атрофия слизистой оболочки желудка, проявляющаяся ее истончением и снижением секреции.
Эти структурные изменения формируются не за один день, и даже не за один год. Поэтому атрофический гастрит по сути своей является хроническим гипоацидным или анацидным.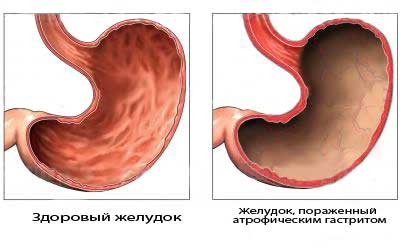
Этиология
Что приводит к хроническому атрофическому?
Большей частью все то же, что и к обычному гиперацидному:
- Helicobacter pylori
- Другие виды инфекций, не обязательно локализующиеся в ЖКТ (желудочно-кишечном тракте)
- Систематический прием некоторых лекарств (обезболивающие, противовоспалительные, гормоны-кортикостероиды)
- Профессиональные вредности
- Частые стрессы
- Сопутствующие хронические заболевания других отделов ЖКТ
- Нерациональное питание
- Гельминтозы.
В таком случае возникает вопрос: почему одни и те же факторы, например, хеликобактер, питание, алкоголь, лекарства в одних случаях проявляются гиперацидными состояниями. В других – атрофией слизистой оболочки и гипоацидностью?
Патогенез
Этому может быть несколько объяснений. Первое из них – атрофия слизистой желудка связана с ее самоперевариванием желудочным соком. При этом варианте вначале развивается обычный гиперацидный.
В ответ на повышение кислотности желудок отвечает усиленной продукцией слизи. В самой слизистой постоянно идут процессы регенерации, обновления поврежденной ткани. Здесь выделятся простагландин Е, стимулирующий секрецию слизи и бикарбонатов, нейтрализующих соляную кислоту.
А еще в слизистой оболочке синтезируется эпидермальный фактор роста. Это белок, который отвечает за рост и дифференцировку клеток эпителиальной ткани. Однако для полноценной регенерации требуется большое количество белка.
А вот именно его как раз и не хватает. Ведь при хроническом гастрите усваивание белковых компонентов пищи затруднено. Поэтому компенсаторно-приспособительные механизмы рано или поздно (в основном, рано), дают сбой.
В результате этого слизистая больше не может противостоять агрессивному действию желудочного сока. Под действием соляной кислоты она истончается, ее рельеф сглаживается.
Главные и париетальные (обкладочные) клетки желез, продуцирующие пепсиноген и соляную кислоту, погибают, а сами железы атрофируются. Атрофия желез приводит к дефициту простагландина Е, и это лишь усиливает деструкцию слизистой.
Наряду с самоперевариванием существует еще один патогенетический механизм атрофии слизистой. Этот механизм – аутоиммунный.
Суть аутоиммунных реакций заключается в том, что иммунная систем воспринимает собственную ткань как чужеродную, и продуцирует антитела, которые ее повреждают.
В случае аутоиммунного гастрита такой тканью является слизистая оболочка желудка. При этом различные вещества и клеточные структуры, которые входят в ее состав, выступают как антигены, в ответ на которые выделяются специфические антитела.
При аутоиммунном специфическими антителами повреждаются главные и париетальные клетки желез, а также фермент водородно-калиевая АТФ-аза (протонная помпа), что участвует в синтезе соляной кислоты. Все это приводит угнетению секреции желудочного сока и к гипоацидности.
Как уже говорилось, железистый эпителий слизистой оболочки наряду с соляной кислотой продуцирует простагландин Е и эпидермальный фактор роста. Дефицит этих веществ приведет к атрофическим изменениям в слизистой оболочке.
Поскольку наибольшее количество париетальных клеток сосредоточено в области дна и тела, то атрофические изменения при аутоиммунном будут локализоваться именно в этих отделах.
Антителами могут повреждаться и т. н. рецепторы к Гастрину, входящие в состав париетальных клеток. Гастрин – гормон, продуцируемый железами антрального отдела. Он стимулирует образование соляной кислоты и простагландина Е.
При атрофии фундальной части и тела его количество может быть нормальным или даже повышенным. Но точки приложения нет – рецепторы повреждены, и это усугубляет имеющуюся гипоацидность и атрофию.
А еще из за аутоиммунных процессов часто повреждается т. н. внутренний фактор Кастла (в некоторых источниках – Касла, Кастля). Этот гастромукопротеин, белковое вещество, связывается с витамином В12, поступающим в составе пищи, и обеспечивает его всасывание в тонком кишечнике.
При участии витамина В12 осуществляется кроветворение, синтез эритроцитов в красном костном мозге. Антитела угнетают фактор Кастла или блокируют его соединение с витамином В12.
В Результате даже при нормальном содержании этого витамина в пище формируется авитаминоз В12. Клинически этот авитаминоз проявляется тяжелым или злокачественным малокровием (пернициозная анемия, анемия Аддисона-Бирмера).
Этиология аутоиммунных атрофических патологий полностью не изучена. Считают, что основная причина данной патологии – наследственность. Некоторые изменения в генотипе приводят к тому, что иммунная система не в состоянии различать собственную и чужеродную ткань. Все эти генетические изменения передаются по наследству.
Люди не рождаются с атрофическим аутоиммунным гастритом, но любой негативный фактор (плохое питание, инфекция, стрессы, и т. д.) может запустить аутоиммунные реакции. Чаще всего это происходит примерно в 45-50 лет.
Иногда атрофическому сопутствует аутоиммунный тиреоидит (воспаление щитовидной железы) и болезнь Аддисона, надпочечниковая недостаточность, которая тоже имеет аутоиммунную природу.
Существует еще один патогенетический механизм атрофии слизистой желудка, связанный с дуодено-гастральным рефлюксом, обратным забросом содержимого из дуоденум (12-перстной кишки) в желудок.
Под действием компонентов дуоденального содержимого (сок 12-перстной кишки, поджелудочной железы, желчь) слизистая антрального отдела желудка повреждается и атрофируется.
Здесь находятся железы, продуцирующие Гастрин. Дефицит этого гормона опосредовано приводит к снижению желудочной секреции и к атрофии остальных участков.
Чем опасен атрофический гастрит? Не только пищеварительными расстройствами, обменными нарушениями и анемией. Дело в том, что поврежденный железистый эпителий слизистой оболочки видоизменяется – этот процесс именую метаплазией.
При атрофических, эпителий слизистой приобретает сходство с эпителием слизистой тонкого или толстого кишечника. В дальнейшем клеточная дифференцировка нарушается, молодые недифференцированные клетки начинают бурно делиться – формируется рак желудка.
Поэтому кишечную метаплазию при атрофическом гастрите можно расценивать как предраковое состояние. В других случаях на фоне атрофических изменений формируются очаги воспалительной пролиферации – избыточного роста клеток.
Клинически это проявляется желудочным полипозом. Полипы желудка – доброкачественные опухоли, но и они могут озлокачествляться.
Поэтому желудочный полипоз также следует расценивать как предрак. Примечательно, что в запущенных стадиях атрофического, Helicobacter pylori в желудочном содержимом не обнаруживаются. Эти бактерии не могут существовать на участках с кишечной метаплазией. Кроме того, аутоиммунные процессы изменяют слизистую оболочку так, что она становится устойчивой к внедрению хеликобактерной инфекции.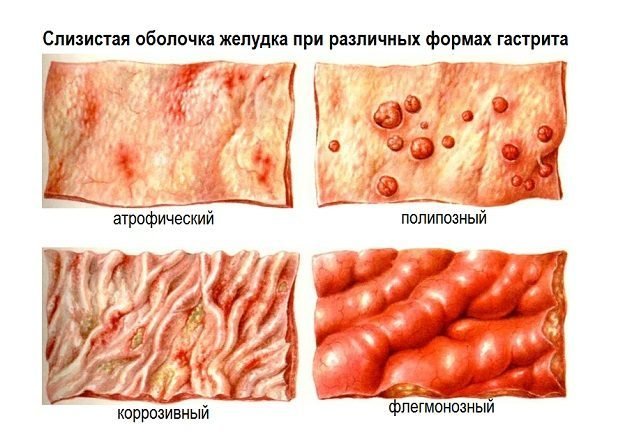
Классификация
Единой классификации нет.
В зависимости от глубины, распространенности и локализации атрофических процессов выделяют несколько клинических форм этого заболевания:
- Поверхностный атрофический. Атрофические изменения затрагивают лишь поверхностный слой железистого эпителия желудка. Секреторная функция нарушена незначительно. Симптомы выражены слабо или вовсе отсутствуют Данная форма, как правило, является начальной стадией атрофического гастрита. В дальнейшем патологические изменения распространяются на всю толщу слизистой оболочки.
- Диффузный атрофический. Самая распространенная форма заболевания, при которой атрофические изменения затрагивают всю поверхность слизистой, или, по крайней мере, ее большую часть.
- Очаговый атрофический. Атрофия со сниженной секрецией формируется лишь на ограниченном участке слизистой оболочки. На остальных непораженных участках часто отмечается компенсаторное повышение секреции. В этих случаях общая кислотность желудочного сока остается в пределах нормы.
- Антральный атрофический. Является разновидностью очагового, т. к. патологические изменения затрагивают лишь антральный отдел. Однако в дальнейшем атрофия распространяется на все участки, и антральный атрофический становится диффузным. Воспалительный процесс довольно часто осложняется рубцеванием антрального отела, и, как следствие, его сужением и затруднением проходимости для пищи.
- Гиперпластический атрофический. Проявляется полипозом желудка, обусловленным клеточной гиперплазией и пролиферацией на фоне атрофии.
Иногда клиническая картина при атрофическом гастрите напоминает демпинг-синдром после операций на желудке. Спустя 10-15 минут после принятия пищи появляется резкая слабость, потливость, тошнота, ощущение сердцебиения, колебания артериального давления.
Эти симптомы обусловлены нарушением водно-электролитного баланса и гормонального фона при поступлении недостаточно обработанной пищи из желудка в начальные отделы тонкого кишечника.
Дефицит соляной кислоты приводит к снижению бактерицидной активности желудочного сока. В результате желудочная среда уже не столь губительна для стафилококков, стрептококков, кишечной палочки и других патогенных микроорганизмов, которые беспрепятственно проникают в кишечник.
Создаются благоприятные условия для кишечных инфекций с частыми эпизодами диареи и дальнейшим усугублением водно-электролитных нарушений.
Острый
Острая форма воспаления слизистой оболочки желудка встречается гораздо реже, чем хроническая. Когда говорят об остром гастрите, то, как правило, подразумевают обострение хронического.
Это происходит под действием ряда провоцирующих факторов (стрессы, пищевые погрешности, прием алкоголя, и т. д.). Тем не менее, в ряде случаев заболевание протекает остро с самого начала.
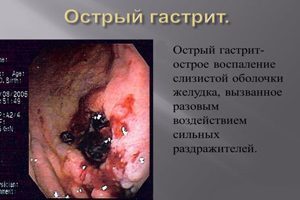
Причины
Острые гастриты развиваются после кратковременного, но мощного и интенсивного действия патогенных (болезнетворных) факторов. По своей природе эти патогенные факторы могут быть механическими, химическими, физическими, инфекционными, пищевыми.
Среди конкретных причин, которые приводят к развитию хронического:
- Пищевые токсикоинфекции. Это прием недоброкачественной или не прошедшей должную кулинарную обработку пищи. Такая пища содержит в большом количестве условно-патогенную микрофлору (стафилококки, кишечная палочка, протей, клебсиеллы, и др.). При пищевых токсикоинфекциях условно-патогенная флора становится патогенной и выделяет токсины, поражающие весь ЖКТ (желудочно-кишечный тракт), в т. ч. и желудок.
- Пищевые токсикозы. От пищевых токсикоинфекций они отличаются тем, что недоброкачественная пища содержит не живые патогенные микроорганизмы, а их токсины. К пищевым токсикозам относятся некоторые виды стафилококковых инфекций, а также печально известный ботулизм.
- Кишечные инфекции. Сальмонеллез, дизентерия, брюшной тиф и другие тяжелые виды кишечных инфекций, как правило, протекают с поражением желудка.
- Другие виды инфекционных заболеваний. При пневмониях, гриппе, кори, скарлатине в патологический процесс вовлекается желудок. Правда, это происходит далеко не всегда, лишь в некоторых случаях. При этом инфекция не распространяется на желудочную слизистую – ее воспаление, скорее всего, носит реактивный характер.
- Нарушения режима питания. В ряде случаев банальное переедание, перегрузка желудка даже качественной пищей, может спровоцировать гастрит. Другая крайность, голодание, в т. ч. и т. н. «лечебное», тоже может вызвать заболевание из-за раздражения слизистой скопившимся желудочным соком. Острая, горячая, богатая специями и приправами пища также раздражает слизистую.
- Спиртные напитки. Даже однократный прием алкоголя в больших дозах, как правило, приводит к болезни. То же самое возможно при употреблении суррогатов алкоголя – некачественных спиртных напитков кустарного производства.
- Лекарственные средства. Превышение рекомендуемых дозировок лекарственных препаратов также может спровоцировать желудочное воспаление. В этих случаях острый гастрит может возникать даже после непродолжительного приема обезболивающих, противовоспалительных средств, антибиотиков или сульфаниламидов.
- Инородные тела. В основном это мясные или рыбьи кости, которые заглатываются по неосторожности. Иногда мелкие посторонние предметы глотают маленькие дети или психически нездоровые субъекты.
- Химические вещества. Концентрированные кислоты и щелочи, соли тяжелых металлов, сложные органические соединения, попадая в желудок, вызывают химический ожог и воспаление. Эти вещества присутствуют в чистом виде или входят в состав технических жидкостей, продуктов бытовой химии. Их принимают по неосторожности или с суицидальной целью, а маленькие дети – находясь без присмотра взрослых.
- Ожоги. При обширных и глубоких ожогах через ожоговую поверхность теряется большое количество белка. Потеря белка негативно сказывается на состоянии многих органов и тканей, в т. ч. и слизистой желудка. Из-за дефицита белка нарушается ее барьерная функция. В особо тяжелых случаях ожоги могут осложняться желудочными язвами.
- Ионизирующая радиация. При лучевой болезни вследствие радиационных поражений страдает весь ЖКТ, в т. ч. и желудок.
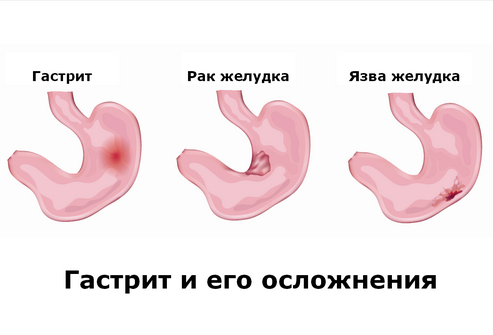
Классификация
Нетрудно заметить, что причинные факторы существенно разнятся не только по своей природе, но и по тяжести, а также по патогенезу – механизму отрицательного действия. Соответственно, и характер патологических изменений слизистой желудка будет разным. В этой связи выделяют несколько видов острого гастрита:
- Катаральный
Его еще называют поверхностным, простым или банальным. Это наиболее частый вид острого гастрита, обусловленный пищевыми отравлениями или нарушением режима питания. При катаральном отмечается отек, избыточное кровенаполнение слизистой и усиленное слизеобразование. Из-за этого слизистая утолщена и покрыта толстым слоем слизи. Иногда на ее поверхности появляются неглубокие дефекты (эрозии). В этих случаях говорят об эрозивном. Однако патологические изменения при катаральном затрагивают лишь слизистую оболочку, и не распространяются на глубже лежащие слои. - Фибринозный
Более тяжелый вид острого гастрита, который характеризуется появлением на поверхности слизистой фибриновых пленок. Аналогичные пленки образуются на поверхности миндалин при дифтерии. Поэтому фибринозный еще называют дифтеритическим. Чаще всего он развивается при инфекционных процессах и после тяжелых отравлений. Повреждение слизистой в этих случаях носит некротический характер.
Поврежденная ткань слизистой отмирает, и на ее поверхности появляется экссудат – воспалительный выпот. Зачастую экссудат имеет гнойный характер. В его состав входит белок фибриноген. Под действием тромбопластина, выделяющегося из поврежденных тканей, фибриноген трансформируется в фибрин, который в виде пленок откладывается на поверхности слизистой. Поначалу пленки рыхлые и неплотно фиксированы. В этом случае они даже могут присутствовать в рвотных массах. Но при распространении воспаления вглубь пленки фиксируются к желудочной слизистой более жестко, и уже не снимаются. - Флегмонозный
Гнойное воспаление затрагивает не только слизистую, но и более глубокие слои – подслизистый, мышечный. При этом гнойные очаги не имеют четких границ. Он как правило, обусловлен инфекцией или травмами от проглоченных инородных тел. - Коррозийный
Возникает после химических ожогов желудка в результате приема едких веществ. Поэтому такой гастрит еще называют токсико-химическим. В данном случае деструктивное воспаление распространяется не только на слизистую оболочку, но и на все слои желудочной стенки, и в ряде случаев носит сквозной характер. При этом происходит разрыв (перфорация) желудочной стенки.При химических ожогах различают два типа некроза:- Коагуляция – сухой некроз. Имеется четкая граница (демаркационная линия) между зоной некроза и здоровыми тканями.
- Колликвация – влажный некроз. Здесь четких границ между здоровыми и поврежденными тканями нет. В дальнейшем на месте химических ожогов формируется гнойное воспаление, как при флегмонозном.
Сухой некроз развивается после приема кислот, а влажный – после приема щелочей.
Диагностика
Заподозрить заболевание можно на основании характерных жалоб. Однако для того чтобы иметь полную информацию о характере, локализации и распространенности воспаления в желудке, нужна объективная функциональная и лабораторная диагностика.
В зависимости от полученных результатов выбирают тактику лечения и характер питания.
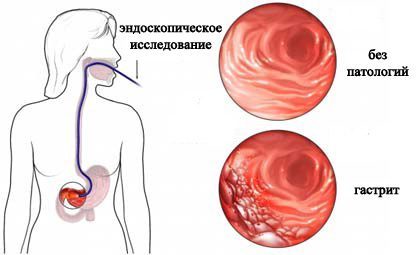
- Зондирование
Этот метод диагностики был разработан давно – еще в позапрошлом веке, и впоследствии усовершенствован. Суть его заключается во введении желудочного зонда, полимерной трубки, в полость желудка. После этого исследуют свойства желудочного сока:- Цвет
- Количество
- Кислотность общую, свободную и связанную
- Дебит-час соляной кислоты – количество соляной кислоты, выделенное в единицу времени, за 1 час.
- Кислотный остаток – все остальные элементы желудочного сока за исключением соляной кислоты.
В ходе зондирования возникает необходимость в стимуляции секреции желудочного сока. Ранее для этого использовали т.н. пробный завтрак – мясной бульон, капустный отвар, и даже алкоголь (пиво, спирт) в небольшом количестве. Позднее пробный завтрак был заменен подкожными инъекциями препаратов Гистамина, Пентагастрина, Инсулина, которые также стимулируют желудочную секрецию. Последнее время методика зондирования желудка морально устарела, и к ней прибегают нечасто.
- Рентгенография
Ее ценность в диагностике минимальная. По рентгенограмме можно лишь выявить изменение конфигурации желудка или имеющиеся язвенные дефекты. Для этого желудок наполняют контрастной бариевой взвесью. Рентгеноскопия более предпочтительна – здесь в ходе рентгенологического осмотра можно оценить моторно-эвакуаторную функцию желудка. - УЗИ
В диагностике тоже не лучший метод. УЗИ используют для диагностики заболеваний печени, поджелудочной желез и желчного пузыря, которые сопутствуют патологии.
- ФГДС
Фиброгастродуоденоскопия – золотой метод диагностики заболеваний желудка. В ходе эндоскопического осмотра можно не только осмотреть желудочную камеру и визуально оценить состояние слизистой, но и взять биопсию ее участка (гастробиопсию). Биопсийный материал отправляют на гистологическое исследование для того чтобы определить характер изменений железистого эпителия и вовремя диагностировать имеющееся озлокачествление.
Но этим ценность гастробиопсии не ограничивается – ее используют и для уреазного теста. Этот тест проводят для диагностики хеликобактерной инфекции, и основан он на способности хеликобактера разлагать мочевину до аммиака с помощью уреазы. При этом меняется кислотность среды. Для выявления хеликобактера фрагмент слизистой (биоптат) помещают в раствор с индикатором. При уреазной активности индикатор меняет свой цвет, и, чем больше хеликобактерий, тем быстрее это происходит.
- Дыхательный тест
Сродни уреазному тесту, только здесь индикации подлежит выдыхаемый воздух. У пациентов, инфицированных хеликобактером, количество аммиака и углекислого газа в выдыхаемом воздухе повышено. В ходе исследования пациент делает выдох в специальный мешочек с индикатором. Исследование проводят в два этапа. Вначале идет обычный выдох, а затем пациент выпивает слабый раствор мочевины, после чего делает повторный выдох в новую емкость. После этого сравнивают состав обеих порций.
- Внутрижелудочная рН-метрия
С помощью этого инновационного метода определяют кислотность в различных отделах желудка и12-персной кишки. Для этого конец гибкого рН-зонда помещают в желудок через канал гастроскопа в ходе ФГДС. При этом активность ионов водорода преобразуется в электрический сигнал. Этот сигнал с зонда передается на внешний портативный прибор ацидогастрометр. Данный прибор обрабатывает полученные данные и предоставляет их в наглядной форме. Существуют рН-зонды, которые проводят в желудок через рот в ходе обычного зондирования (пероральные), или через носовые ходы (назогастральные).
Анализы крови
В диагностике также прибегают к различным видам исследования крови. Это могут быть стандартнее анализы (общий, биохимия), или более сложные и избирательные исследования.
Среди них – определение антител к компонентам слизистой оболочки для диагностики аутоиммунного, уровня гастрина для диагностики рефлюкс-гастрита и других гиперацидных состояний.
Комплексное лечение помимо медикаментов включает в себя физиотерапевтические процедуры, санаторно-курортное оздоровление, применение народных средств на фоне рационального питания.
Дорогие друзья. Данный материал не является медицинским советом, за диагнозом и способом лечения, обратитесь к специалисту для консультации.