Остеоартроз (другие названия – артроз, деформирующий остеоартроз) – патологическое состояние, характеризующееся дегенеративными изменениями в суставе и в околосуставных структурах – в мышцах, сухожилиях и связках.
Эпидемиология
Артроз очень распространен, и его частота по разным данным составляет от 10 до 15% среди общего количества населения. Хотя эту цифру можно считать сильно заниженной – многие пациенты, страдающие артрозами, редко обращаются за медицинской помощью, или не обращаются вовсе. Преимущественно болеют люди старше 50 лет.
Этиология и патогенез
В упрощенном плане наш сустав можно представить следующим образом: костная ткань сочленяющихся поверхностей покрыта суставным гиалиновым хрящом. Суставная капсула из фиброзной соединительной ткани ограничивает суставную полость с находящимися в ней костными и хрящевыми структурами.
Суставная полость заполнена суставной синовиальной жидкостью, которую продуцирует синовиальная оболочка, выстилающая изнутри капсулу сустава.
Основные функции суставной жидкости – это облегчение движения путем уменьшения трения суставных поверхностей и обеспечение амортизации при движении в суставе, благодаря чему механическая нагрузка перераспределяется оптимальным способом. Кроме того, суставной хрящ служит механической защитой для расположенной под ним субхондральной кости.
Хрящ должен обладать такими свойствами как прочность, эластичность, способность к регенерации (восстановлению).
Ведь движения в суставе и механическая нагрузка на суставные поверхности сопровождаются гибелью клеток хрящевой ткани – хондроцитов.
Поэтому суставной хрящ должен постоянно обновляться, а два противоположных процесса, повреждение и регенерация, должны находиться в состоянии динамического равновесия.
Как только повреждение преобладает над регенерацией, в суставе формируются артрозные изменения.
Причины артроза многообразны:
- Возрастные изменения;
- Перенесенные травмы и оперативные вмешательства на суставах;
- Ожирение;
- Малоподвижный образ жизни;
- Сердечно-сосудистые, эндокринные, почечные и печеночные нарушения, приводящие к нарушению питания суставного хряща;
- Генетические аномалии, характеризующиеся ухудшением свойств белка коллагена, входящего в состав хрящевой ткани;
- Врожденные аномалии анатомического строения суставов – дисплазии.
Наличие этих факторов (одного или нескольких) приводит к снижению прочности и эластичности хрящевой ткани. Поначалу хрящ разрыхляется и размягчается, его толщина увеличивается.
В дальнейшем он истончается, разволокняется. На его поверхности формируются краевые дефекты – эрозии. В последующем негативным изменениям подвергается субхондральная кость.
Ее плотность снижается. В толще костной ткани формируются мельчайшие полостные образования – субхондральные кисты. Ухудшение свойств субхондральной кости сопровождается образованием на его поверхности паталогических разрастаний – остеофитов, в простонародье именуемых шипами, которые служат дополнительными факторами боли и затруднения движений при артрозе.
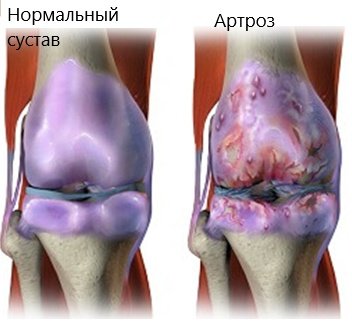
Затем поврежденные костно-суставные структуры замещаются фиброзной соединительной тканью – в полости сустава происходит склерозирование. Этот процесс сопровождается не только болью и двигательными ограничениями, но и изменением конфигурации сус. – его деформацией.
Поскольку при артрозе на поздних стадиях страдает костная ткань суставных поверхностей, его называют остеоартрозом (др. греч. остеон – кость). А т.к. все изменения в сус. при остеоартрозе осложняются суставной деформацией, болезнь называют деформирующим остеоартрозом.
Интересные факты
В полости сустава нет кровеносных капилляров, и его питание осуществляется через синовиальную жидкость. Она же служит средой для удаления шлаков, продуктов жизнедеятельности из хряща. При нагрузке на сус. хрящ подобно губке сжимается – синовиальная жидкость, а вместе с ней и питательные вещества, поступают в хрящевую ткань. Прекращение нагрузки приводит к распрямлению хряща – жидкость вместе со шлаками выходит наружу. Этот факт дополнительно подтверждает благотворное влияние регулярной двигательной активности на состояние наших суставов и на предотвращение дистрофических изменений в них.
Еще один примечательный момент: артрит и артроз – это не одно и то же. Артрит – это воспалительный процесс, ведущим проявлением которого служит чрезмерная продукция синовиальной жидкости, принимающей характер воспалительного выпота. Хотя в некоторых случаях артрит наряду с другими вышеперечисленными факторами выступать в роли причины артроза. В других случаях артроз осложняется суставным воспалением – артритом. При этом говорят об артрозо-артритах.
Симптомы
Артрозами может поражаться практически любой сустав. Но чаще всего данный процесс развивается в суставах крупного и среднего калибра. Печальная пальма первенства в этом отношении принадлежит тазобедренному сус. – здесь чаще всего формируется артроз (коксартроз).
За ним по частоте следует артроз коленного сустава (гонартроз). Такая избирательность артроза обусловлена тем, что на крупные сус. нижних конечностей (коленный и тазобедренный) приходится большая часть статической нагрузки массой тела и динамической нагрузки при ходьбе, передвижении.
Артроз плечевого сустава нередко возникает у спортсменов и лиц определенного рода занятий (маляры, грузчики), у которых верхние конечности максимально задействованы при выполнении физической работы. Артроз межпозвонковых сочленений, при котором страдают межпозвонковые диски, называют остеохондрозом.
Ведущие признаки:
- Боль;
- Снижение объема движений в сус.;
- Напряжение близлежащих мышц, затем – мышечная атрофия;
- Хруст при движении в суставе (непостоянный признак);
- При остеоартрозе суставов нижних конечностей – затруднение передвижения, хромота;
- Видимое глазу изменение конфигурации сустава;
- При сопутствующем воспалении – увеличение сустава в объеме из-за скопления жидкости.
Выраженность этих симптомов зависит от степени заболевания. Различают 3 степени этого патологического состояния:
- Боль возникает периодически, в основном после двигательных нагрузок. Исчезает самостоятельно после отдыха. Двигательных ограничений нет.
- Боль иногда возникает даже в покое. Для ее устранения нужны лекарства-анальгетики. Ограничение движения в сус. имеет характер преходящей утренней скованности. Движения часто сопровождаются характерным хрустом. Боль и скованность сопровождаются напряжением мышц.
- Боль постоянна, лекарства далеко не всегда эффективны. Двигательные ограничения принимают стойкий характер. Иногда движения в суставе вовсе невозможны. Отчетливые изменения суставной конфигурации. Мышечная атрофия.
Для перехода одной стадии артроза в другую в большинстве случаев нужны годы. Но отсутствие лечения существенно сокращает временной промежуток между стадиями.
Симптомы остеоартроза, как правило, развиваются медленно. Вы можете испытывать боль или болезненность при движении в определенных суставах, или если были неактивны в течение длительного времени. Пораженные суставы могут быть скованны и хрустеть при движении.
Обычно остеоартроз приводит к утренней скованности, которая проходит в течение 30 минут. Когда болезнь поражает руки, у некоторых на кончиках пальцев развиваются утолщения костной ткани, которые могут причинять боль.
Места, где он наносит вред
В большинстве случаев остеоартроз развивается в суставах, которые подвергаются повышенной нагрузке – в коленях, бедрах или позвоночнике. Он часто встречается в суставах пальцев. Другие сочленения, — такие как локоть, запястья и лодыжка, — обычно не поражаются, если в процесс заболевания не вовлечена их травма.
Что вызывает заболевание?
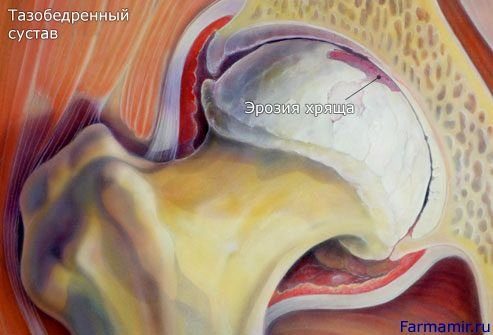
Каждый сустав имеет естественных амортизатор в виде хряща. Этот прочный, эластичный материал защищает концы костей и уменьшает трение в здоровых.
В общем, когда мы стареем, наши суставы становятся жесткими и хрящ может стать более уязвимым к износу. В то же время, постоянные движения в сус. в течение многих лет раздражает хрящ. Если он ухудшается в достаточной степени, кость трется о кость, что вызывает боль и уменьшает диапазон движений.
Факторы риска, которые Вы не можете изменить

Одним из основных факторов развития остеоартроза, который никто из нас не может изменить, является старение. Определенную роль играет также пол.
В возрасте старше 50 лет остеоартроз чаще развивается у женщин, чем у мужчин. В большинстве случаев заболевание является следствием естественного износа в течение многих лет. Но некоторые люди имеют генетический дефект или патологию суставов, что делает их более уязвимыми перед развитием остеоартроза.
Факторы риска, которые Вы можете изменить

Так как поврежденные суставы более склонны к развитию остеоартроза, любая деятельность, которая травмирует их, может повысить Ваш риск заболевания.
Эта деятельность включает занятия спортом, который имеет высокий уровень травматизма, и работу, которая требует повторяющихся движений, таких как сгибание коленей при настиле пола. Ожирение является еще одним фактором риска – оно связано конкретно с остеоартрозом руки, коленей и бедер.
Влияние на повседневную жизнь

Остеоартроз влияет на каждого человека по-разному. Некоторые имеют несколько симптомов, несмотря на ухудшение состояния их суставов.
Другие страдают от боли и скованности, которые могут помешать ежедневной деятельности. Если костные краевые разрастания развиваются в небольших суставах пальцев рук, исполнение таких задач, как застегивание пуговиц, может стать трудным. Остеоартроз коленных или бедренных суставов может привести к хромоте.
Остеоартроз позвоночника может вызвать изнурительную боль и / или онемение.
Долгосрочные осложнения
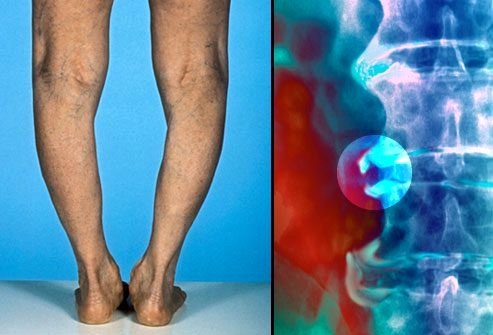
В отличие от ревматоидного артрита, остеоартроз не поражает органы человека. Но он может привести к деформациям, которые ухудшают подвижность.
Тяжелая потеря хряща в коленных суставах может привести к их искривлению (на рисунке слева). Костные шпоры вдоль позвоночника (на рисунке справа) могут раздражать нервы, что приводит к боли, онемению или покалыванию в определенных частях тела.
Вес
Если у Вас есть избыточный вес, одним из наиболее эффективных способов облегчить боль и улучшить функционирование коленных и бедренных суставов является его снижение.
Даже небольшое снижение веса может уменьшить интенсивность симптомов остеоартроза, уменьшая нагрузку. Снижение веса не только облегчает боль, но и может уменьшить долгосрочное повреждение суставов.
Физические упражнения

Люди с остеоартрозом могут избегать физических упражнений из-за опасений, что это может вызвать боль.
Но не интенсивные упражнения, такие как плаванье, ходьба или езда на велосипеде, могут улучшить подвижность и увеличить силу. Тренировки с небольшим весом могут помочь усилить мышцы, которые окружают Ваши суставы.
Например, усиление четырехглавой мышцы бедра может уменьшить боль в коленях. Спросите у своего врача, какие физические упражнении Вам подходят.
Нужно ли Вам хирургическое лечение?
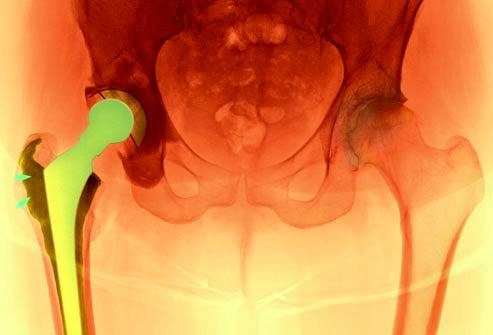
Если остеоартроз сильно мешает повседневной жизни и его симптомы не улучшаются при помощи лечебной физкультуры, физиотерапии и лекарственных средств, вариантом лечения может быть проведение операции.
При тяжелом остеоартрозе может использоваться протезирование суставов или восстановление поверхности хряща. Наиболее часто заменяются коленный и бедренный суставы.
Профилактика

Поддержание нормального веса – это самое главное из того, что Вы можете сделать для того, чтобы предотвратить развитие остеоартроза. На протяжении многих лет избыточный вес увеличивает нагрузку на суставы и даже может изменить их нормальное строение.
Профилактика травматизма также важна. Примите меры предосторожности, чтобы избегать повторяющихся движений на работе. Если Вы занимаетесь спортом, используйте необходимую экипировку и соблюдайте инструкции по технике безопасности.
Диагностика и лечение
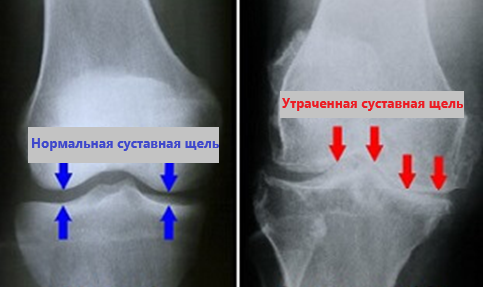
Диагностика артроза осуществляется с помощью рентгенографии. На рентгенограмме отчетливо видны признаки суставной дегенерации: сужение суставных щелей, остеофиты, снижение плотности субхондральной кости и наличие кист.
Но это все – поздние признаки артроза. Оценить состояние суставного хряща, связок, капсулы, можно на основе данных компьютерной и магнитно-резонансной томографии.
Приступая к лечению остеоартроза, следует учитывать, что этот процесс необратим. Поэтому основная задача – стабилизировать артрозные изменения на имеющемся уровне и привлечь резервные возможности близлежащих мышц и связочного аппарата.
Основу консервативного лечения артрозов составляют хондропротекторы – лекарства, способствующие регенерации хрящевой ткани. Изготовленные на натуральных компонентов суставного хряща – хондроитинсульфата и глюкозамина.
Правда, эффект этих средств отдаленный, принимать их следует длительным курсом.
Имеющееся воспаление и болевой синдром устраняются с помощью различных групп нестероидных противовоспалительных средств. Скопившуюся жидкость при артрозо-артритах удаляют, и в полость сустава вводят стероидные гормоны.
НА момент обострения и усиления болей сустав следует максимально обездвижить и оградить от физических нагрузок. С этой целью используют фиксирующие повязки, ортезы – специальные приспособления для иммобилизации (обездвиживания) сустава. Обострение артроза суставов нижних конечностей требует использование трости, костылей, ходунков для передвижения.
После успешного противовоспалительного лекарственного лечения можно постепенно расширять объем движений. Для этого показана лечебная физкультура, массаж, физиотерапевтические процедуры.
В III стадии артроза консервативное лечение вряд ли будет результативным – хрящ и субхондральная кость разрушились, и восстанавливать нечего. Единственный выход – полная замена изношенного сустава синтетическим эндопротезом.
Лечебная физкультура
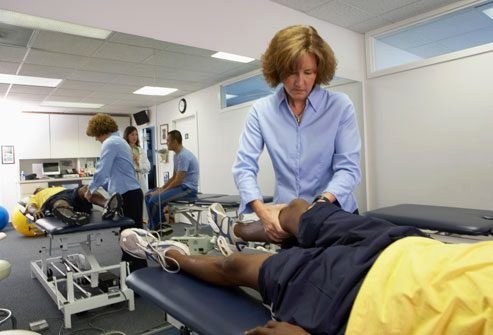
Не существует метода лечения, который может остановить эрозию хряща, но есть способы улучшения их функции. Один из них – это лечебная физкультура для повышения гибкости и силы мышц вокруг пораженных сочленений.
Для облегчения боли врач может также применять методы физиотерапии – холод или тепло.
Поддерживающие устройства
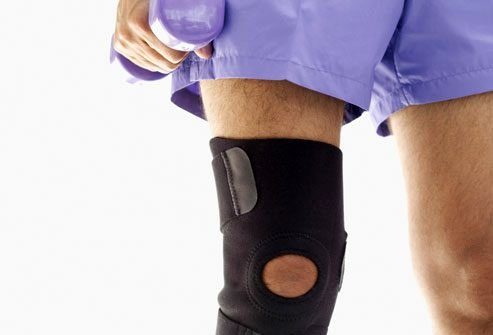
Поддерживающие устройства, такие как бандажи и шины, могут уменьшить нагрузку на суставы и облегчить боль. Если Вам сложно ходить, полезными могут быть трости, костыли или ходунки.
Люди с остеоартрозом позвоночника могут использовать более твердый матрас и носить ортопедический корсет на спине или шее.
Медикаментозное лечение
При обострении остеоартроза многие пациенты для облегчения боли используют обезболивающие и противовоспалительные препараты. Обезболивающие мази или спреи могут помочь при нанесении прямо на болезненную область.
Если боль сохраняется, несмотря на использование этих средств, Ваш врач может рекомендовать введение стероидов или препаратов гиалуроновой кислоты прямо в полость коленного сустава.
Пищевые добавки

2 степени
Артроз — самая частая суставная болезнь в мире, вызванная дисбалансом между нагрузкой и несущими возможностями коленного сустава.
Согласно прогнозам, к 2030 году спрос на частичную или полную замену коленного сустава вырастет на 673%; вовсе не потому, что артропластика доступный метод лечения. Подобная статистика показывает, насколько боль мешает человеку жить.
Он устает от полумер, временно облегчающих состояние, что решается на «последнюю игру» в этом изнурительном состязании – операцию.
 При 2 стадии остеоартроза подобная операция еще не стоит на повестке дня.
При 2 стадии остеоартроза подобная операция еще не стоит на повестке дня.
Однако, с учетом быстрого прогрессирования болезни, она показывает, что необходимы кардинальные перемены образа жизни, направленные на замедление процессов разрушения (дегенерации) хрящевой ткани.
Хрящ – основной маркер остеоартроза колена (гонартроза). Он обладает слабой восстановительной способностью. Его разрушение происходит в больном колене в 2 раза быстрее по сравнению со здоровым суставом за тот же период времени.
Степень разрушения хряща и последующее сужение пространства между 2 костями (бедром и голенью) легли в основу классификации.
При первой стадии на хряще появляются трещины, боль возникает периодически, чаще после нагрузки, проходит в покое.
На следующем этапе хрящ местами исчезает с поверхности кости, образуются «залысины», его мертвые останки могут свисать в полость, образуя внутрисуставной «мусор», мешающий при ходьбе.
Беспокойство усиливается, начинает появляться при обычных нагрузках, например, ходьбе, что вынуждает человека все чаще использовать обезболивающие препараты.
С чего начинаем лечение
Прежде, чем приступить к лечению, необходимо обследоваться, чтобы выяснить, какой артроз имеет место. Он может быть дегенеративного характера, вызванного перегрузкой, травмой или иметь инфекционную аутоиммунную природу, например, ревматоидный артрит. Выяснение причин артроза позволит правильно подойти к терапии.
Обследование включает:
- Рентген. На снимке хорошо видно смещение костей и сужение пространства между ними (является показателем потери хряща).
- Анализы крови общий, ревматоидный фактор, С-реактивный белок.
- Анализ суставной жидкости. Прокол сустава (артроцентез) и удаление жидкости облегчает боль и дает ценную информацию.
Обследование позволяет врачу выбрать лечением, увидеть стадию болезни. Подходы терапии могут существенно отличаться. Например, при смещении костей в колене нужна ремоделирующая операция, при наличии жидкости – показана аспирация, при трении костей – рекомендуют введение заменителей синовиальной жидкости или стволовых клеток.
К какому врачу обратиться
Врач общей практики. В данном случае это ваш врач терапевт или семейный доктор. Врачи общей практики обычно не специализируются на лечении гонартроза, но являются первичным звеном. Они проведут обследование и в зависимости от стадии болезни, направят к нужному специалисту.
Ревматолог. Если при лабораторном обследовании будут обнаружены маркеры ревматоидного артрита, тогда врач общей практики направит к ревматологу. Этот специалист будет основным в борьбе с заболеванием.
Хирург-ортопед. Врач, специализирующийся на операциях костей и соединительной ткани подключается при умеренных и тяжелых поражениях, когда все другие методы не дают эффекта.
25 методов лечения
В настоящее время в медицинской литературе можно найти более 100 методов лечения остеоартроза. Поиск новых препаратов продолжается, потому что не существует универсального лекарства, способного сделать сустав здоровым.
В марте 2014 года Международное общество исследований остеоартрита (OARSI), обновило свои рекомендации по терапии гонартроза. Группа из 13 экспертов со всего мира рассмотрела последние исследования в области исцеления ОА и утвердила основные направления.
Главные рекомендации: первостепенным они считают сохранение сустава, устранение факторов, ведущих к его дегенерации и утрате функции. Сюда относятся: снижение веса, физические упражнения, самоконтроль, использование разгрузочных приспособлений.
Снижение веса. Потеря даже небольшой массы тела может значительно уменьшить неприятные ощущения в колене при ОА.
Cамоконтроль. Суть метода состоит в познании механизмов, причин и факторов прогрессирования болезни в каждом случае, разработка программы оздоровления, которая определит образ жизни.
Физические упражнения: они могут показаться неуместными. На самом деле регулярные занятия повысят силу мышц, предотвратят наступление атрофии, будут способствовать выработке смазывающей (синовиальной) жидкости.
Для больных ОА рекомендуются занятия тай—чи (древняя китайская форма упражнений для ума и тела), которые помогут снять болезненные ощущения, улучшить функцию.
Использование устройств (брекеты). Во время движений, таких как ходьба, приседание, вставание из сидячего положения, силы, действующие в точках соприкосновения костей, могут быть в три раза больше массы тела.
Во время приседаний они приближаются к семикратному весу тела. Защита в этих случаях необходима. Физиотерапевт может подсказать, что лучше выбрать — трость, костыли, стельки или ортезы.
Полезные лечебные процедуры
Горячая и холодная терапия: попеременное использование грелок и холодных компрессов помогает снять воспаление. Холод уменьшает отек, связанный с воспалением. Тепло увеличивает болевой порог, убирает мышечный спазм. Можно попеременно прикладывать компресс в течение 10-30 минут, используя пакеты со льдом и грелку.
Иглоукалывание. Недавний анализ 16 исследований показал, что иглоукалывание лучше, чем плацебо для облегчения боли при ОА. Однако эффект незначительный.
Бальнеотерапия. Новые рекомендации впервые положительно оценили использование бальнеотерапии с использованием теплых минеральных источников.
Чрескожная электрическая нервная стимуляция (ЧЭНС). Метод TENS заключается в использовании слабого электрического тока, который прерывает импульсы от болевых рецепторов, идущих в мозг.
Похожий метод — «охлажденная радиочастотная абляция». Процедура считается минимально инвазивной. Электроды, помещенные в область суставных нервов, подавляют нервную проводимость.
Регенеративная терапия
Метод перспективный, врачи всех стран уделяют ему много внимания, он широко обсуждается на форумах, конференциях. Многие больницы начинают его осваивать и внедрять.
Суть метода заключается в стимуляции процессов восстановления хряща при помощи стволовых клеток, плазмы обогащенной тромбоцитами, новейших лекарственных средств.
В качестве источника стволовых клеток могут быть различные ткани:
- Костный мозг
- Жировые ткани
- Клетки синовиальной оболочки.
Стволовые клетки по своей природе способны к быстрой пролиферации, перерождению в другие клетки (например, в хондроциты), преодолевать иммунный барьер.
Инъекции в сустав плазмы обогащенной тромбоцитами (PRP). Поскольку собственные тромбоциты не чужеродны для человека, риски, как правило, минимальны. Отек в месте инъекции являются распространенными проблемами.
Инъекции стволовых клеток. Метод заслуживает внимания, еще не получил всеобщего одобрения FDA, но это не мешает его широко использовать во всем мире.
Липоджемс/Lipogems (получение стволовых клеток из жировых тканей) проводится в специализированных клиниках. Продолжительность около часа, осложнения минимальные. Хороший эффект держится от 6 до 8 месяцев. Стоимость высокая.
Стволовые клетки из костного мозга используются реже, их забор затруднен, болезнен, связан с осложнениями.
При остеоартрозе вследствие травмы чаще используют стволовые клетки собственного хряща, взятые из сустава (аутологичные культивируемые хондроциты). Затем их выращивают в лабораторных условиях и вводят обратно (только этот метод FDA одобрило в декабре 2016 года).
Сприфермин. Это человеческий рекомбинантный фактор роста фибробластов. Лекарство находится на стадии завершающих исследований, в которых было показано, что пациенты, которые получали 100 мкг сприфермина каждые 6 месяцев или раз в 12 месяцев, имели большее увеличение общей толщины хряща большеберцовой и бедренной кости, чем пациенты контрольной группы.
В доклинических исследованиях генетически модифицированные хондроциты продемонстрировали способность образовывать хрящ в живом организме.
Медикаментозная терапия
Нестероидные противовоспалительные препараты (НПВП).
Самый широко используемый класс препаратов при ОА, особенно при воспалении в колене (остеоартрите). Пациенты «привыкают» к определенному лекарству и вынуждены периодически менять один НПВП на другой.
Местные НПВП могут быть такими же эффективными, как пероральные НПВП, они вызывают меньше проблем с желудочно-кишечным трактом.
Инъекции кортикостероидов в колено. Стероиды являются мощными противовоспалительными средствами. Их вводят только при наличии воспаления в коленном суставе. В других случаях они противопоказаны.
Инъекции гиалуроновой кислоты. Гиалуроновая кислота — это часть сустава, выступает в качестве смазывающей жидкости. Она показана пациентам с остеоартритом легкой и средней степени тяжести с выпотом.
Пика действия достигают через 8 недель после укола, эффект длится около 24 недель. Побочные эффекты минимальные, включая временную припухлость в месте инъекции.
В наше время инъекции кортикостероидов и гиалуроновой кислоты используются часто. В таблице приведены международные рекомендации, опубликованные за 10 лет.
| Класс препаратов | Американская академия хирургов-ортопедов (2013) | Международное общество исследований остеоартрита (2014) | Национальный институт здравоохранения и передового опыта (2014) | Американский колледж ревматологии (2012) |
| Гиалуроновая кислота | Не рекоменуется | Не убедительны | Не рекомендуется | Не убедительны |
| Глюкокортикоиды | Не убедительны | Рекомендуемы | Рекомендуемы | Рекомендуемы |
Хондропротекторы – восстанавливают хрящ. Этот класс препаратов используют постоянно, подходят для терапии гонартроза 1—2 степени. При 3 стадии ОА они не показаны, так как хрящ уже отсутствует.
Среди них наибольшим эффектом обладает запатентованный кристаллический сульфат глюкозамина. Он принимается один раз в день в дозе 1500 мг. Если дозу разбить на три приема (по 500мг три раза в день), то эффект снижается.
Действие препарата выше, чем у парацетамола и приближается к нестероидным противовоспалительным средствам (НПВС), в то время как некристаллические формы сульфата глюкозамина не показали сходную эффективность.
Кристаллический сульфат глюкозамина показан для постоянного введения, тогда он оказывает модифицирующие эффекты, способен отсрочить потребность полной замены сустава на 5 лет после прекращения лечения.
Опиоидные и наркотические анальгетики. Обзор 18 исследований показал эффективное уменьшение боли и улучшение функции с использованием этих сильных обезболивающих. Однако значительные побочные эффекты, а также продажа строго по рецептам ограничивают их применение.
Ступенчатая терапия гонартроза 2 стадии
Исходя из общего списка приведенных выше лекарств по борьбе с гонартрозом 2 стадии, можно составить алгоритм ступенчатой терапии, соответствующий российским рекомендациям:
Шаг первый при лечении ОА 2 степени (начало терапии)
Шаг второй. Присоединить пероральные НПВС
Шаг третий. Добавляем внутрисуставно гиалуроновую кислоту, если болевой синдром сохраняется.
Хирургические методы
Если в колене возникает дегенеративный (разрушительный) процесс, то он неуклонно прогрессирует. Любая медикаментозная терапия приносит облегчение на время. Например, НПВС снимают боль, но имеют ряд побочных эффектов, самые опасные – желудочно-кишечные кровотечения.
Постепенно у человека интерес к ним пропадает. Введение кортикостероидов имеет ограничения, их нельзя использовать больше 3 раз в год, последующие инъекции уже не дают первоначального эффекта. Внутрисуставное введение стволовых клеток — метод перспективный, но дорогой, решает проблему на 6-8 месяцев.
Поэтому рано или поздно, человек решается на операцию. Хирурги советуют проводить артропластику как можно раньше, до наступления вторичных изменений в позвоночнике и других суставах. Чаще всего на нее соглашаются пациенты после 50 лет, при ОА 3 степени.
Однако, при 2 стадии гонартроза с угловой деформацией, при повреждении внутрисуставных структур, например, менисков, связок, также при заращении синовиальных заворотов, пателло—феморальной (область надколенника) патологии проводятся хирургические вмешательства. В ходе этих операций также восстанавливается микроциркуляция и обменные процессы.
Наиболее часто выполняемые операции:
- Артроскопия. При ее использовании можно оценить состояние хряща, выявить внутрисуставную патологию, провести резекцию (удаление) разрушенных менисков, восстановить связки, удалить суставные «мыши», промыть сустав, снизить внутрисуставное давление.
- Костно— хрящевая мозаичная пластика. В ходе операции дефекты хряща заполняются трансплантатом.
- Корригирующая остеотомия. Практикуется при отклонении оси (угловой деформации) конечности варусного или вальгусного характера.
- Остеотомия. Выполняется как артроскопическая или открытой операцией; включает укорочение, удлинение или перестройку костей.
Подобные хирургические вмешательства (коррекция, пластика, перестройка) советуют проводить на еще сохранном суставе, что соответствует 2 стадии ОА.
Несколько маленьких советов с большим эффектом
Домашние средства также могут широко использоваться при гонартрозе 2 степени.
- Куркума (куркумин). Ее называют природным аспирином. Снимает воспаление.
- Мазь из корицы, имбиря, мастики и кунжутного масла. Также эффективны, как и другие кремы от артроза, содержащие НПВС.
- Кора ивы. Отвар коры хорошо снимает отек.
- Настойка, мазь девясила.
Прислушивайтесь к болевым сигналам от ваших суставов, обращайтесь с ними надлежащим образом, это поможет лучше контролировать симптомы, а также свою жизнь.
Дорогие друзья. Данный материал не является медицинским советом, за диагнозом и способом лечения, обратитесь к специалисту для консультации.