Сначала расскажем несколько страшных историй. Беременная женщина сдает анализ на TORCH-инфекции. Результаты анализов врачу не нравятся, и он заявляет: надо делать аборт.
Будущая мать в ужасе – ведь идет восьмой месяц вынашивания плода! Она, как человек, получивший неплохое образование, современная, образованная женщина, решает «вникнуть» в проблему.
Итог – здоровый и крепкий малыш. В семье уже были дети, теперь они – большая и дружная компания.
Вторая история, кстати, произошедшая в той же семье через несколько лет, с сестрой женщины. Первая беременность, сданы анализы. Титр высокий, врач рекомендует выбросить вон из дома кошку, чтобы не рисковать.
Итог – молодая женщина врача не послушала, кошка не пополнила ряды бездомных страдальцев. Да и ребенок родился в срок – тоже здоровый, крепкий.
Итак, что такое же токсоплазмоз? Страшилка или опасность действительно существует?
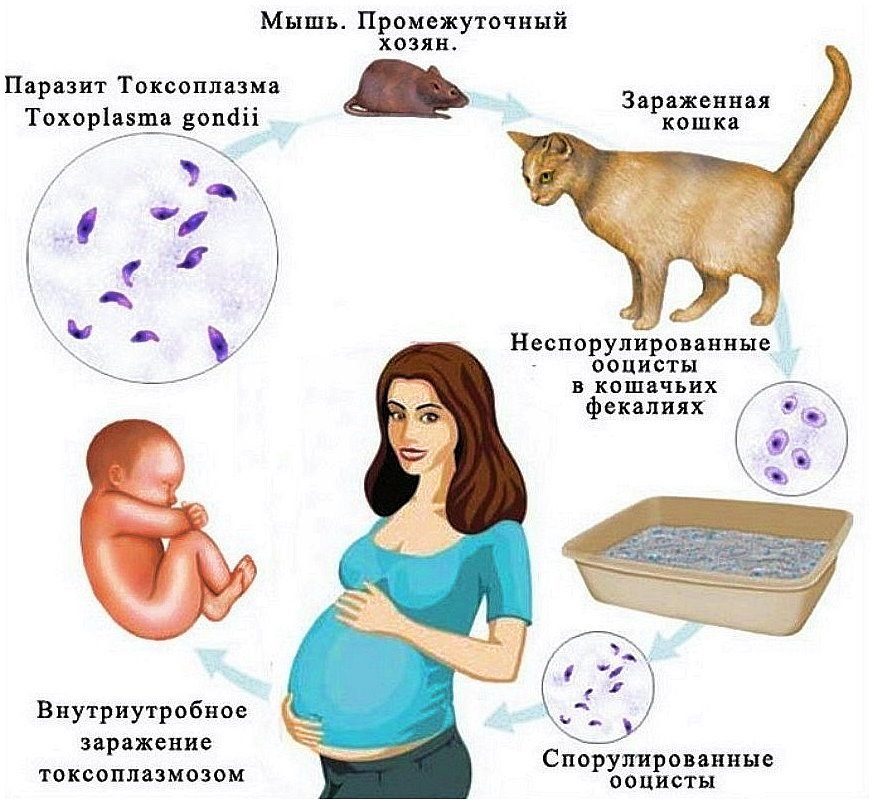
Токсоплазмоз — паразитарное заболевание человека и животных, вызываемое токсоплазмами Toxoplasma gondii, в подавляющем большинстве случаев протекающее бессимптомно. Источник инвазии — различные виды (свыше 180) домашних и диких млекопитающих (кошки, собаки, кролики; хищники, травоядные, грызуны).
Различают врождённый, приобретённый (острый и хронический) токсоплазмоз. При врождённом токсоплазмозе наблюдаются гибель плода в утробе матери, смерть новорождённого в результате общей инфекции или (у оставшихся в живых) поражение нервной системы, глаз, других органов.
Острая приобретённая форма протекает как тифоподобное заболевание (с высокой температурой, увеличением печени, селезёнки) либо с преимущественным поражением нервной системы (головная боль, судороги, рвота, параличи и др.).
Чаще токсоплазмоз протекает хронически, с субфебрильной температурой, головной болью, увеличением лимфоузлов, печени, понижением работоспособности; может сопровождаться поражением глаз, сердца, нервной, других систем и органов. Токсоплазмоз может протекать в латентной (скрытой) форме. Исследования показали, что при поражении иммунной системы, мозга человека паразит может вызвать влечение к запаху кошки, шизофрению.
TORCH-инфекции
Беременных обязывают сдавать анализы крови на защитные белки, то есть на антитела к токсоплазмозу. Врачи не устают пугать – эта инфекция крайне опасна для плода и мамы.
Мы расскажем, что такое антитела к токсоплазмозу, всегда ли появление их в крови – реальная угроза.
Кто нас заражает?
Все привыкли «обвинять» в этом котов. Но переносчиками болезни являются любые животные, домашние, дикие: кролики домашние, дикие зайцы, морские домашние и не морские «мясные» свинки, коровы, собаки, овцы, да кто угодно.
Для того чтобы заразиться токсоплазмозом совсем не обязательно целоваться с домашней кошкой, достаточно съесть порцию не прожаренного шашлыка из свинины или не помыть руки после посещения общественного туалета.
Инфекция к плоду попадает от зараженной матери. Токсоплазмоз может также передаваться через инфицированную кровь и ее компоненты в процессе переливания крови.
О симптоматике
Вот тут мы уже ближе подходим к нашей теме.
Токсоплазмоз принято разделять на формы:
- острую;
- хроническую;
- скрытую (латентную).
Есть два вида: врожденный и приобретенный токсоплазмоз.
Симптоматика болезни очень многообразна, это часто затрудняет диагноз. Обычно жалобы напоминают острую форму ОРВИ.
При тяжелой форме и если не проводится адекватная терапия, симптомы дополняются провалами в памяти, нервными расстройствами, страхами, косоглазием и вспучиванием глаз, стойкой бессонницей и т.д. т.п. Такие проявления свидетельствуют о поражении центральной нервной системы.
О диагностике

Совершенно недостаточно для точной поставки диагноза руководствоваться одной симптоматикой. Даже опытный врач может принять температуру, головную боль с проявлениями гриппа.
Лабораторно-инструментальная диагностика обязательна, она включает такие исследования:
- реакцию связывания комплемента;
- иммуноферментный;
- реакцию непрямой иммуно флуоресценции;
- ПЦР.
Внимание! Каждый из анализов имеет смысл проводить только на определенном этапе, только тогда результаты будут достоверными, вместе с симптоматикой составят клиническую картину.
РСК (реакция связывания комплемента). Его рекомендуют со второй недели беременности. Самый точный результат тест дает от второго до четвертого месяца со времени инфицирования. Если прошло больше времени, то выявить токсоплазмоз с помощью РСК практически невозможно, анализ проводить не имеет смысла.
РНИФ (реакция непрямой иммуно флуоресценции) проводится в первые дни и в срок от двух до четырех месяцев после инфицирования. РНИФ выявляет хроническую форму болезни, которая может длиться годами.
ИФА (иммуноферментный). Показывает не просто наличие или отсутствие токсоплазмоза, но и конкретную форму болезни. Определяются IgM и IgG.
Еще могут проводить кожные аллергические пробы, используя токсоплазмин.
Подтверждение диагноза
Это достоверно нарастающая динамика тестов, высокий их уровень или наличие антител IgM.
Необходима дифференциация острой, хронической формы, то есть определение класса иммуноглобулина, включая IgM.
Точный диагноз – это проведение мониторинга:
сравнение результатов исследований в динамике.
Диагностический уровень возрастает в конце второй, начале третьей недели с момента заражения.
Что такое IgM и IgG?
Токсоплазмоз очень опасен, если произошло ПЕРВИЧНОЕ заражение при беременности. В остальных случая причины для беспокойства нет.
Положительный IgG – что это?
Вариант первый. Инфицирование произошло ДО зачатия.
Тогда, при сдаче анализов, будет получен результат – IgG.
Это не опасно, ни для мамы, ни для малыша. При обнаружении IgG не нужно:
- Сдавать еще какие-то дополнительные тесты на токсоплазмоз.
- Проводить обследования своего полового партнера.
- Выгонять кошку на улицу (если она есть).
Если имеется заболевание токсоплазмозом, то анализы крови показывают:
- Снижение лейкоцитов (лейкопению).
- Увеличение лимфоцитов (лимфоцитоз).
Беременной могут быть назначены такие дополнительные исследования:
- биопсия лимфатических узлов (для идентификации болезни от патологий со сходной клинической картиной);
- консультация у врача-офтальмолога, невролога (проведение исследований глазного дна, которые позволяют обнаружить наличие или отсутствие рубцов, свидетельствующих о хориоретините);
- рентгенография.
Такие исследования необходимы только при ПЕРВИЧНОМ заражении токсоплазмозом во время беременности.
После перенесенного заболевания при исследованиях обнаруживаются кальцификаты в головном мозге (височные, затылочная, лобная, теменная доли) и в мышечной ткани.
Если у беременной имеются какие-либо жалобы, напоминающие симптоматику токосплазмоза, то в этом случае необходимо дальнейшее исследование. При отсутствии симптомов и полученных результатах анализов, о которых мы говорили выше, специальные исследования не нужны.
Ели IgM и IgG – отрицательный результат?
Вариант второй. Инфицирования не было ни ДО зачатия, ни ПОСЛЕ.
ЗНАЧИТ, АНТИТЕЛ В КРОВИ НЕТ ВООБЩЕ.
Тогда опасность существует. Обязательно нужно проходить регулярные обследования и от них не отказываться.
Рекомендуется:
- один раз в три месяца проводить тесты;
- избегать контактов с животными;
- тщательно мыть руки;
- готовить пищу с соблюдением правильной термической обработки.
Если IgM положительный результат, а IgG – отрицательный?
Вариант третий. Заражение произошло либо за два месяца ДО зачатия, либо еще немного раньше.
Тогда необходимо:
- проконсультироваться у опытного врача-инфекциониста, гинеколога;
- провести анализы на ПЦР.
При получении положительного результата IgG необходим курс лечения под наблюдением опытного специалиста.
IgM положительный, IgG тоже положительный?
Вариант четвертый. Заражение произошло в период от двух месяцев до полу года ДО сдачи анализов
Необходимы исследования для определения дальнейшей тактики действий.
Рекомендуют:
- тесты на ПЦР (кровь, моча);
- специальный тест avidity test, который устанавливает время заражения.
Если IgM отрицательный, а IgG положительный?
Вариант пятый. Хроническая или скрытая форма заболевания. Нестерильный иммунитет
Подтверждает наличие антител.
Опасности нет, так как имеется так называемый нестерильный иммунитет или болезнь протекает практически бессимптомно, ничего не беспокоит.
В этом случае не нужно сдавать никаких дополнительных анализов, проводить инструментальную диагностику, а так же выбрасывать на улицу ваших домашних питомцев. Результат анализа показывает о наличии стойкого иммунитета на всю жизнь. Заражение в таком случае уже невозможно.
Что делать, если такие анализы сделаны впервые только при беременности?
Следует дополнительно провести анализ на ПЦР (кровь, моча).
1 вариант. Отрицательный результат. Иммунитет уже был до зачатия.
НИКАКИХ ИССЛЕДОВАНИЙ И ТЕСТОВ ПРОВОДИТЬ БОЛЬШЕ НЕ НУЖНО.
Объясняет врач-инфекционист
Опасно только первичное заражение во время беременности.
При инфицировании во время предыдущей беременности, которая закончилась выкидышем, уже через полгода нет новой опасности, можно не опасаться повторения ситуации. Произошла выработка антител.
Риск заражения плода от матери выше во второй половине беременности. Но вероятность врожденного токсоплазмоза у плода в несколько раз выше, если инфицирование произошло в первые несколько месяцев беременности.
Тогда риск выкидыша тоже возрастает. При сохранении беременности в этом случае часто наблюдаются тяжелейшие поражения ЦНС дефекты печени, селезенки, глаз у плода.
При постановке диагноза «первичный острый токсоплазмоз» необходима госпитализация женщины с последующим лечением.
Внимание! Вероятность нормального исхода такой беременности сводится к нулю. Даже при нормальном течении родов неизбежны врожденные патологии плода.
Важно! Потому при получении на руки результатов анализов некоторые врачи советуют беременность прерывать. К сожалению, не все медики компетентны в этом вопросе.
Женщина должна знать:
Токсоплазмоз – это не показание для аборта. Для принятия решения нужна консультация у квалифицированного специалиста и проведение исследований. Не сделайте фатальной ошибки!
Настоятельный совет. Все тесты необходимо проводить ДО планируемого зачатия. Результаты анализов покажут:
- наличие антител, тогда вообще ничего не нужно бояться;
- отсутствие антител, тогда необходимы меры профилактики;
- недавнее инфицирование, тогда нужно подождать с беременностью примерно полгода или больше.
При отсутствии антител (инфицирования не было вообще), нужны меры предосторожности. Вот тогда с кошкой, собакой, хомячком или любым другим домашним животным придется расстаться. Не нужно выбрасывать животное, можно переселить его на время к подруге или родным до родов.
Если это невозможно, то меры профилактики помогут, они не так сложны, как покажется на первый взгляд: не целоваться с животным, мыть руки после него, не убирать за ним лоток (это можно поручить любимому мужу), не кормить животных сырым мясом, немытой пищей.
Если в доме есть горшки с цветами или женщина занимается садом огородом, лучше надевать защитные перчатки, тщательно мыть руки после земли.
Беременной лучше не иметь дело с фаршем сырым мясом при приготовлении пищи. Если готовить еду больше некому, нужно чаще мыть руки. Все продукты должны проходить усиленную термообработку.
Лечение
Терапия проводится исключительно после 12-ой или 16-ой акушерской недели беременности. На более ранних сроках беременности лечение препаратами проводить запрещено! Медикаменты в таком сроке негативно влияют на плод. Самолечение недопустимо!
Не нужно проводить лечение при отсутствии симптоматики, без тщательного анализа ситуации (мониторинг исследований).
Если диагноз подтвержден болезнь протекает тяжело, женщине может быть предложено прерывание беременности по медицинским показаниям. При отказе беременной от нее требует подписать документ об этом.
Важно! Для уменьшения побочных эффектов во время лечения нужно принимать фолиевую кислоту.
Нередко дополнительно назначается препарат из группы макролидов.
Как узнать, произошло ли заражения плода?
Для этого существует специальный анализ – на амниостические воды. Делается пункция плодного пузыря, околоплодные воды берутся для исследования. Токсоплазмоз может быть обнаружен в водах примерно через один месяц после инфицирования.
При поражении эмбриона на УЗИ будет обнаружены следующие признаки:
- утолщенная плацента;
- расширенные желудочки в головном мозге плода;
- кальцинаты внутри черепа плода;
- увеличенная селезенка, печень.
Этиотропная терапия. Абсолютное показание для лечения это:
- острая;
- подострая;
- инаппарантная форма (скрытая, которая не проявляется клинической симптоматикой).
Если диагностирован хронический токсоплазмоз, терапия показана после родов и только по медицинским показаниям. Если симптоматики нет, женщина уже болела токсоплазмозом до зачатия, то она считается практически здоровой в лечении не нуждается.
Напоминаем! Лекарственные препараты назначаются только со II триместра беременности.
Этиотропная терапия. Что это?
Используются специальные препараты группа пириметамина:
Врач должен подходить вдумчиво к каждой ситуации и в зависимости от срока беременности назначать более двух курсов терапии (перерыв между лечением – один-полтора месяца).
Инаппарантное течение острой формы болезни хорошо поддается лечению Фансидаром. При этом необходим дополнительный прием иммуномодуляторов, например, Галовита или Полиоксидония. Практика показала, что уже после проведения первого курса лабораторные исследования показывают снижение IgM.
Дорогие друзья. Данный материал не является медицинским советом, за диагнозом и способом лечения, обратитесь к специалисту для консультации.

