Почечная колика — тяжело переносимый приступ интенсивных болей, связанный с закупоркой почечной лоханки или мочевого протока.
Патологическое состояние может проявляться у пациентов разного возраста, включая детей, и способно привести к жизнеугрожающим осложнениям вплоть до смертельного исхода.
Необходимо знать основные признаки мочевой колики и уметь остановить приступ в домашних условиях с помощью медикаментозных средств. Но в любом случае только незамедлительный вызов «скорой помощи» и действия врачей обеспечат безопасность пациента.
Что такое почечная колика
Почечная колика — появление очень сильных болей в зоне поясницы, которые характеризуются внезапным началом, отдают по ходу мочевого протока, и сохраняются при движении, в покое, независимо от положения тела.
Это — не заболевание как таковое, а симптомокомплекс (совокупность нескольких устойчивых симптомов), указывающий на нарушение процесса оттока мочи по причине закупорки или сдавливания мочеточника — опасное состояние, несущее угрозу не только здоровью, но и жизни. Боль, возникающая при заболевании, относится к категории наиболее мучительных, нестерпимых, доводящих до состояния болевого шока.
Терпеть боль подобной интенсивности длительный срок недопустимо, следует немедленно принимать меры и приступать к лечению.
Почечная колика обычно затрагивает одну сторону, но иногда встречается и двусторонняя форма заболевания. Приступ может длиться от получаса до 3 часов, продолжаться до 24 часов и нескольких суток, то усиливаясь, то уменьшаясь.
Причины
Основная причина развития болезни – МКБ (мочекаменная болезнь), на которую приходится более 90% случаев этой патологии. Различные заболевания и обменные нарушения приводят к образованию конкрементов – камней в мочевыделительной системе.
Обструкция (закупорка) почечных лоханок и мочеточников приводит к скоплению мочи в почечных лоханках и к их увеличению.
Увеличение в размерах почечных лоханок и почек сопровождается растяжением почечных капсул, что и приводит к возникновению боли.
Кроме того, слизистая оболочка лоханки и мочеточника травмируется конкрементом, а гладкая мускулатура мочеточника спазмируется. И эти факторы усиливают боль.
Особенно опасны в плане развития крупные разветвленные (коралловидные) камни, заполняющие собой весь просвет лоханки.
В редких случаях к почечной колике может привести обструкция лоханок и мочеточника опухолью или слизисто-кровяными сгустками при туберкулезе почки.
Наиболее распространенные причины:
- Мочекаменная болезнь (уролитиаз).
- гидронефроз, нефроптоз.
- Раковые процессы (пережатие мочеточника, опухолью).
- Поликистоз, пиелонефрит.
- Сужение и другие анатомические аномалии мочевых путей.
- Травматические повреждения почки или мочевых путей.
- Закупорка мочевого канала сгустком крови.
- Воспалительные процессы в забрюшинном пространстве, мочевыделительной системе.
- Перенесенная лучевая терапия.
- Туберкулез почки.
- Закупорка мочеточника сгустком паразитов (эхинококкоз).
Сдвиг и продвижение камня способны вызвать:
- физическое перенапряжение, спортивные тренировки;
- езда на машине по плохой дороге, верховая езда;
- длительная ходьба;
- прием сильных диуретиков, мочегонных отваров;
- разовое употребление значительного объема жидкости;
- острые инфекции, респираторные вирусные заболевания, охлаждение всего организма, ног или поясничного отдела;
- пряная, тяжелая, жирная пища;
- травма поясничного отдела;
- воспалительные патологии мочевыводящих путей.
Иногда приступ возникает на фоне нормального самочувствия, в покое, во сне.
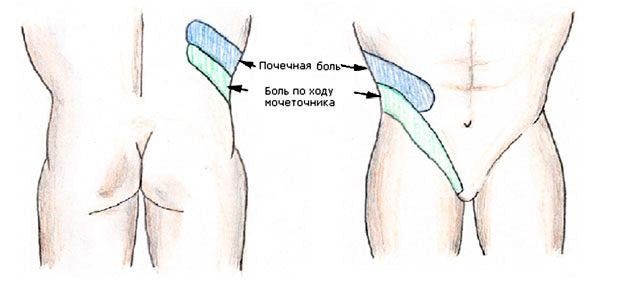
Симптомы
Схваткообразная боль носит односторонний характер. Локализация боли в какой-то мере позволяет судить об уровне обструкции. При закупорке лоханок она ощущается в проекции почки, в углу между реберной дугой и позвоночником. При мочеточниковых конкрементах боль отдает в переднюю брюшную стенку, пах, внутреннюю поверхность бедра.
Проявления мочевой колики во многом связаны с размером и местоположением камня.
Основные признаки, указывающие на развитие патологии:
- Внезапная и очень острая боль высокой интенсивности (подобная боли при инфаркте или родах). Ее особенности:
- o схваткообразная, локализуется сбоку или по всей пояснице, усиливаясь до невыносимой;
- иррадиирует (отдает) в солнечное сплетение, желудок, прямую кишку, распространяясь по ходу мочевого протока к паху, промежности, женским наружным половым органам, в мошонку и головку пениса;
- изменение положения не влияет на степень интенсивности боли;
- обычно развивается с одной стороны, и очень редко возникают так называемые «зеркальные» боли с противоположной стороны пережатого мочеточника.
- Острое возбуждение, попытки найти положение, при котором стихает боль.
- Снижение объема мочи или ее отсутствие.
- Частая потребность помочиться, жжение и болезненность при мочеиспускании, причем моча может выделяться по каплям.
- Ложные позывы на дефекацию.
- Тошнота, рефлекторная рвота, не дающая облегчения, газообразование.
- Подъем кровяного давления.
- Озноб, повышение температуры до 39C и выше.
- Слабость до изнеможения, сердцебиение или урежение частоты пульса.
- Сухость во рту, острая жажда.
- Холодный пот.
- Обильное мочеиспускание после стихания приступа.
- Потемнение цвета мочи, видимые включения кровяных сгустков.
- Размытость зрения.
Следует иметь в виду, что у многих больных наблюдаются только некоторые из симптомов.
Боль возникает внезапно, без предвестников, и часто – без видимых причин, стрессов, физических нагрузок, погрешностей в питании. Положение тела тоже не влияет на характер боли.
Поэтому стремление пациента занять какую-нибудь фиксированную позу, и тем самым уменьшить боль, ни к чему не приводит. Болевому синдрому нередко сопутствует повышение температуры, тошнота и рвота без облегчения.
Со стороны кишечника развивается задержка стула, нарушение отхождения газов из-за рефлекторного паралича гладкой мускулатуры.
Травматическое повреждение слизистых оболочек конкрементом приводит к гематурии – появлению крови в моче. Кровь может быть не видна невооруженным глазом, и определяться только в ходе лабораторного анализа мочи (микрогематурия), или выявляться при внешнем осмотре по красноватому оттенку (макрогематурия).
Диагностика и лечение
Врач, в первую очередь, проводит анализ жалоб с учетом перенесенных заболеваний пациента.
Основные исследования:
- Осмотр, прощупывание брюшной полости, простукивание поясницы в проекции местоположения почек.
- УЗИ почек и компьютерная томограмма. Позволяет поставит точный диагноз, выявить вид, размер и место стояния камня.
- Обзорная рентгенография;
- Рентгенография с контрастным веществом (экскреторная урография). Детальное исследование движения мочи по мочевыводящим путям, выявление места перекрытия протока.
- Анализ мочи. Выявляют: высокую плотность мочи, содержание солей, песок, кровь.
- При необходимости назначают оптическую кристаллографию при выведении конкремента, хромоцистоскопию, спектральный анализ.
Основные заболевания, от которых важно отличить колику, вызванную движением конкремента:
- острое воспаление аппендикса, панкреатит, холецистит;
- перекручивание семенного канатика;
- острые воспалительные явления в придатках (аднексит), разрыв кисты яичников;
- прободение язвы двенадцатиперстной кишки, желудка;
- тромбоз брыжеечных сосудов;
- внематочная беременность.
Прощупывание и простукивание живота и поясничной зоны позволяет врачу исключить: аппендицит, остеохондроз, панкреатит, межреберную невралгию, аднексит, холецистит, радикулит.
Чтобы отличить мочевую колику от других болезней в домашних условиях, следует знать некоторые отличия в признаках схожих по симптоматике заболеваний. Например:
- При аппендиците боль постепенно мигрирует в правый нижний сегмент живота. Выделение мочи при аппендиците обычно не нарушается. При колике боль и рвота появляются одновременно, а при аппендиците тошнота появляется через определенное время после развития болей. При заболевании в промежутках между приступами стенка живота мягкая, причем пальцы способны медленно «погрузиться» в живот, что невозможно сделать при остром аппендиците из-за напряженности брюшной стенки и усиления боли над зоной аппендикса.
- При суставных болях не фиксируется резкого повышения давления, нарушения выделения мочи, при изменении положения боль или усиливается или уменьшается. Надавливание на сустав при остеохондрозе также сразу усиливает болезненность.
Схожая с почечной коликой симптоматика наблюдается при аппендиците, печеночной колике, у женщин – при воспалительных гинекологических заболеваниях. Поставить правильный диагноз помогает общий анализ мочи, данные экскреторной урографии и УЗИ.
Для устранения болевого приступа назначают спазмолитики в комплексе с анальгетиками — Смазмалгон, Баралгин, Но-шпу, Дротаверин. Хороший эффект дают тепловые процедуры – теплая ванна или грелка на область почки.
На время лечения желателен постельный режим. В пищевом рационе нужно свести к минимуму содержание углеводов, поваренной соли, жиров. В большинстве случаев, приступ почечной колики устраняется консервативно. Тем не менее, это не исключает новых приступов вбудущем –конкременты ведь остается.
Частые приступы и сопутствующие нарушения мочеотделения могут привести к воспалению (пиелонефрит), к структурным изменениям почек (гидронефроз), и даже к урологическому сепсису. Поэтому самый надежный способ предотвратить приступы болей – это удалить камни хирургическим путем.
Если все симптомы вызваны движущимся или застрявшим камнем (или сгустком крови), а не острым воспалительным процессом в органах брюшной полости, базовые методы лечения включают:
- Консервативную терапию: медикаментозную параллельно с физиотерапией.
- Оперативное лечение в экстренных случаях и при безрезультатности проведения лекарственной терапии. К нему относят открытую операцию и методы ультразвуковой и лазерной литотрипсии (дробление камня сфокусированной ударной волной).
Лечение прежде всего, нацелено на подавление боли и нормализацию оттока мочи. Первоочередная задача медикаментозной терапии — обезболивание, снятие спазма, а затем — выведение камня или кровяного сгустка из мочевых путей естественным путем.
Сложность лечения патологии заключается в том, что если диагноз еще не определен, то употребление лекарств способно замаскировать другие острые состояния, имеющие схожие признаки. Необходима уверенность в причине боли, поскольку, например, при воспалениях в брюшной полости использование горячей ванны, грелок способно активизировать, а не затормозить патологический процесс.
Серьезным вопросом при колике является применение форсированного диуреза. Прием диуретиков с целью выведения конкрементов абсолютно противопоказано при нарушенном мочевыделении, так как ведет к усилению боли, развитию лоханочно-почечного рефлюкса и обструктивного пиелонефрита в острой форме.
Без лечения заболевание проходит в очень редких случаях, но это бывает, если камень смещается в другое положение или размер кровяного сгустка уменьшается и проходит в просвет протока.
Медикаментозная терапия
Среди основных групп медикаментов, активно применяемых на фоне почечной колики: болеутоляющие, спазмолитические, противовоспалительные средства.
Обезболивающие и не гормональные противовоспалительные препараты (НПВС)
Учитывая необходимость скорости при купировании острых болей на фоне почечной колики и кратковременность применения лекарств, в первую очередь используют препараты с высокой обезболивающей активностью. НВПС уменьшают давление в почечной лоханке, мочевых путях, снимают воспалительные явления и также обеспечивают необходимый обезболивающий эффект.
Многие из анальгетиков из-за выраженного противовоспалительного действия одновременно относят к НВПС. Часто назначаемые: Кеторолак, Диклофенак (Вольтарен, Дикломакс), Индометацин, Найз, Ибупрофен, Нимесулид, метамизол (Анальгин, Темпалгин, Баралгин, Новалгин, Брал, Торалгин).
Классическим вариантом обезболивания считается внутримышечное введение Анальгина с Димедролом, но он редко «срабатывает» при интенсивном нарастании приступа. Препараты в таблетках, как Нимесил, Найз, Нурофен способны уменьшить болезненность только при слабых и умеренных болях. При остром приступе почечной колики и выраженной боли необходимы более серьезные препараты, применяемые в инъекциях. Наиболее действенными считаются растворы следующих медикаментов:
- метамизол (Анальгин);
- кетопрофен (Кетонал);
- кеторолак (Кеторол);
- диклофенак (Вольтарен);
- лорноксикам (Ксефокам).
Наибольшая обезболивающая эффективность установлена у кетопрофена. По степени анальгезирующего эффекта указанные действующие вещества можно сравнить таким образом:кетопрофен сильнее или равен по действию лорноксикаму, далее идет кеторолак, затем диклофенак, и самый слабый метамизол.
Анальгетическое действие Кетонала сопоставимо с действием Морфина. Так, прием 75 мг кетопрофена перорально (внутрь) считается равным внутривенному введению 5 мг Морфина. Болеутоляющее действие проявляется в пределах 15 минут после внутримышечного вливания.
Комбинированные средства с метамизолом обладают сочетанным эффектом болеутоляющего и спазмолитика. Среди них выделяют Баралгин (Спазмолгон, Максиган, Триган), состоящий из двух веществ, снимающих спазм мочеточника, и обезболивающего метамизола.
В тяжелых случаях, чтобы не допустить развития болевого шока в стационаре могут использовать опиаты: Промедол, Омнопон, Морфин.
Спазмолитические средства
Острую боль при колике провоцирует перемещающийся или застрявший в мочевом протоке конкремент и невозможность отведения мочи. Чтобы снять такое явление нужно обеспечить расширение просвета мочеточника для облегчения миграции камня в мочевой пузырь.
Спазмолитики устраняют спазм гладких мышц мочевых путей, расширяют их просвет, снимают спазматические боли. Наиболее распространенными являются: Папаверин (инъекции), Но-шпа, Децител, Дюспаталин, Галидор, Дицикловерин, Платифиллин. Но эти препараты оптимальны при умеренной боли.
Для снятия острого приступа, как и в случае с анальгезирующими препаратами, целесообразно внутримышечное введение Спазмалгона. Более прогрессивный формат: Спазган (Спазмалгон) + Пипольфен.
При высоком «почечном» давлении врачи практикуют введение Дибазола с Папаверином для одновременного расширения сосудов, снятия спазмов и снижения кровяного давления.
Важно! Спазмолитики способны резко понизить кровяное давление, что следует учитывать при их инъекционном введении.
Дополнительные медикаменты
Применение при колике антагонистов холинорецепторов объясняется их способностью ослаблять спазм. Применяют: Атропин (подкожно), Платифиллин, менее активный, чем Атропин, но лучше переносимый.
Альфа-адреноблокаторы помогают снять спазм в нижней трети мочевых путей, тем самым помогая выходу камня, стоящего в нижнем отделе мочеточника, в мочевой пузырь. У пациентов, получающих Омник (тамсулозин), было выявлено более частое самостоятельное отхождение конкрементов. Кроме того, благодаря Омнику, риск рецидива почечной колики при комплексном лечении снижался на 40%, а вероятность оперативных вмешательств — на 60%.
В настоящее время при терапии почечной колики начинают использовать антидиуретики (противомочегонные), в частности, Адиуретин (десмопрессин), который показал свою высокую результативность, особенно в сочетании с Диклофенаком (внутримышечно).
Лечебные блокады
Лечебные блокады применяются исключительно в стационаре, при неэффективности традиционной лекарственной терапии. Инъекции медикаментозных растворов вводят по определенной схеме прямо в область очага поражения, и, благодаря этому, лечебная блокада дает мгновенный обезболивающий эффект.
Можно или нельзя принимать диуретики (мочегонные)
Многие пациенты используют мочегонные средства при острой боли в почке, часто ухудшая патологическую ситуацию. Когда камень перекрывает просвет мочеточника, нормальное мочевыделение нарушается вплоть до полного нарушения движения мочи к мочевому пузырю. Застой мочи ведет к повышению давления в почке, растяжению ее капсулы, что становится причиной острой боли.
Поэтому если нарушена уродинамика (мочевыделение), нельзя при почечной колике принимать мочегонные таблетки (диуретики) до восстановления оттока мочи и устранения причины перекрытия мочевыводящих путей.
Кроме описанных выше средств, применяют глюкокортикостероиды, противорвотные средства (Церукал в инъекциях), растительные медикаменты для улучшения отхождения мочи.
Оказание помощи дома
Иногда родственники заболевшего начинают поить человека, страдающего заболеванием, отварами трав, морсами, надеясь избавить его от страданий. Это опасно и безответственно. Не следует путать ноющее болезненное ощущение в пояснице и почечную колику, при которой болевой синдром достигает максимально выраженной интенсивности, и боли становятся невыносимыми.
Иногда встречаются советы не принимать обезболивающие до приезда бригады «скорой», чтобы не «замаскировать» симптоматику, и врач смог поставить точный диагноз. Этот совет принимается только в случае терпимой боли, но не при остром приступе. Иначе у пациента может развиться болевой шок — смертельно опасное состояние.
В домашних условиях при приступе колики действовать нужно в следующем порядке:
- Вызвать бригаду неотложной «скорой помощи», поскольку только специалист может точно понять, чем вызвано такое состояние.
- Незамедлительно сделать больному внутримышечные инъекции спазмолитика и обезболивающего препарата, чтобы уменьшить боль и расширить лоханку почки и мочевой проток. При невозможности сделать укол, принимают таблетки в максимально допустимой дозе. Но следует понимать, что введение лекарства в кровь дает более сильных и скорый эффект.
- При острых болях целесообразно применение именно комбинированных препаратов, состоящих из веществ, обладающих эффектом спазмолитика, анальгетика и противовоспалительного средства.
- Дать больному успокаивающие средства и лекарства, поддерживающие сердечную деятельность, чтобы свести к минимуму развитие шока, панической атаки, судорожных явлений: Валосердин, Валокардин, Корвалол, настойку пустырника, валерианы, пиона. Дозы максимальные.
- Уложить больного на бок — на сторону пораженной почки, так, чтобы голова и грудь были намного выше таза. Укутать теплым одеялом.
- Если у пациента нет температуры, следует положить одну горячую грелку (в полотенце) на область почки и ниже ее, вторую — между ног, на область промежности для расширения мочевыводящих путей.
- Поить больного горячим питьем (чай с лимоном, клюквенный морс при отсутствии аллергии и болезней печени).
Внимание! Следует быть осторожными при использовании клюквенного и брусничного морса — клюква и брусника запрещены при фосфатных и струвитных конкрементах.
Горячая ванна до уровня груди допускается только при более или менее нормальном состоянии пациента и хотя бы небольшом оттоке мочи. Но обычно принятие ванны становится невозможным, поскольку при истинной почечной колике боль и слабость настолько выражены, что пациент может потерять сознание при попытке сесть в ванну.
Противопоказаниями к принятию горячей ванны считаются:
- беременность;
- повышенная температура, озноб;
- подозрение на аппендицит, нагноение и разрыв кистозной капсулы яичника, внематочную беременность, внутреннее кровотечение;
- воспалительные процессы (пиелонефрит, заболевания в области гинекологии, кишечные патологии);
- менструация;
- злокачественные процессы.
В том случае, если приступ был купирован врачами «скорой» или до ее приезда, и пациента не госпитализировали, то дальнейшее лечение будет заключаться в приеме следующих медикаментов и растительных средств:
- Спазмолитики (по инструкции) и нестероидные противовоспалительные с переходом на прием таблеток.
- Средства для нормализации функции мочевыделения: Ависан, Урокалун, Олиметин, Литовит, Спазмоцистенал, Пинабин.
- Отвары мочегонных трав (почечные сборы, лист брусники, ортосифон тычиночный), чай с молоком, морс. С мочой вымывается песок, соли, микробы, что снижает воспаление и боли.
- Однако, врачи предупреждают, что диуретики могут спровоцировать миграцию крупного камня (более 4 мм), способного закупорить мочеточник. Поэтому их применение целесообразно скорее не при камнях, а при песке в почках.
- Антибиотические уросептики, уничтожающие патогены и снимающие воспалительный процесс в мочеточнике — Цефтриаксон, Фосфомицин, Нитроксолин, Левофлоксацин.
- Медикаменты, активизирующие кровоток в почке — Трентал, Пентоксифиллин.
- Средства с растительными компонентами для снятия воспалений в органах мочевыделения: Канефрон, Цистон (более активен против бактериальной флоры и процесса камнеобразования), Цистенал, Фитолизин.
- Панангин (Аспаркам) и Магне B6. Магний помогает растворять конкременты и препятствует кристаллообразованию.
- Сорбенты. Орган при колике не способен эффективно функционировать, и вредные элементы, накапливаясь, отравляют организм. Сорбенты связывают токсины, бактерии, тяжелые металлы, поглощают и помогают выведению через кишечник. Чаще всего используют: Фильтрум, Энтеродез, Энтеросгель, Полисорб.
Питьевой режим предусматривает повышение объема употребляемой жидкости до 3 литров в сутки. Лечение продолжают до выхода камня.
Если приступ снять не удается, пациента незамедлительно госпитализируют в стационар, где ему оказывается экстренная интенсивная помощь, включая хирургическое вмешательство.
Народные методы
Народные рецепты целесообразны только при их применении в качестве дополнительного компонента терапии. Снять острый приступ они не способны. Их используют, если человек страдает от частых приступов почечной колики, при диагностированной мочекаменной болезни, в составе комплексного лечения.
Народные рецепты:
- Корни шиповника в количестве 2 столовых ложек, пропустить через блендер или мясорубку, залить полным стаканом кипятка и держать на тихом огне 20 минут. Подождать, пока смесь остынет и настоится, и после процеживания пить по 150 мл до 4 раз в сутки 7 – 14 дней для растворения конкрементов в почечных лоханках.
- Клюквенный морс пить 10 дней с перерывом на 5 – 6 дней (противопоказано при болезнях печени, аллергии, язвенных патологиях, повышенной кислотности). Дает мочегонный, противовоспалительный, антибактериальный эффект, предотвращает формирование почечных камней в почках. На 500 граммов ягод берут не меньше 1,5 литров воды и 600 грамм сахара.
- Листья брусники (сухое сырье) 20 грамм кипятят 10 минут в 250 мл воды, процеживают после остывания. Пьют по половине стакана 4 раза в сутки.
- Семена моркови размешивают в кипящей воде (столовую ложку в 250 мл), настаивают в термосе 12 – 14 часов (можно плотно укутать), фильтруют и пьют в теплом виде до 6 раз в день по половине стакана.
При интенсивных болях почечной колики эти рецепты ни в коем случае не отменяют принятие неотложных мер — вызова скорой и введения инъекционных препаратов.
Помните: острые боли при колике способны привести к шоку, острой задержке мочи, гнойному процессу, общему сепсису.
Физиотерапия
Физиотерапевтические процедуры назначаются в комплексном лечении мочевой колики. К методам, применяемым для купирования приступа, относят:
- Динамическую амплипульс-терапию (синусоидальные модульные токи). Выполняется разово для обезболивания.
- Высокоинтенсивную импульсную магнитотерапию для болеутоления, активизации кровотока. До 5 – 10 сеансов.
- Индуктотермию (высокочастотное магнитное поле) для уменьшения боли, устранения спазма мочеточника. Проводят однократно.
- Физиопроцедуры, применяемые вне обострения мочекаменной болезни при отсутствии мочевой колики:
- Электростимуляцию импульсными или синусоидальными токами. В среднем, 4 – 7 процедур проводят с целью обезболивания, нормализации кровоснабжения, уменьшения отека, спазма, воспаления в мочеточнике.
- Импульсную магнитотерапию высокой интенсивности, 5 – 10 сеансов.
Физические упражнения
Упражнения при частых приступах разрешается выполнять только в случае минимальной вероятности развития приступа в данное время. Активные, резкие движения, прыжки могут привести к смещению и движению камня.
В остром периоде разрешается несколько раз в сутки прибегать к коленно-локтевому или ладонно-локтевому положению. Нахождение в таких позициях до 20 минут способствует оттоку мочи.
В периоде ремиссии (когда почечная колика отсутствует долгое время) рекомендованы:
- ходьба с высоким поднятием коленей или в приседе;
- упражнения для укрепления мышц брюшной стенки, поскольку это способствует сохранению физиологического положения почек;
- упражнения на мышцы бедер, ягодиц для стимуляции кровотока в сосудах мочеполовых органов;
- плавные наклоны, повороты туловища;
- плавание в теплой воде без переохлаждения, чтобы не вызвать спазм мочеточников;
- ходьба на лыжах без переутомления и замерзания.
Диетическое питание
До прохождения обследования и выявления видов почечных камней питание при частом возникновении почечной колики предусматривает соблюдение простых правил, ограниченных диетическим столом №6 и №10.
Не разрешаются:
- алкоголь, специи;
- колбасы, консервы, субпродукты, соления, копчености;
- темный шоколад, крепкое какао, кофе и чай;
- бобовые, грибы, жирное мясо, рыба, бульоны из них, супы и борщи;
- сдоба, особенно горячую выпечка;
- продукты с обил
ием щавельной кислоты и пуринов: орехи, соленые сыры, острые соусы и закуски.
Основа питания:
- Отварные, паровые, печеные овощи, супы овощные.
- Стол No 10 рекомендует частое питание (до 5 – 6 раз в день) небольшими порциями. Отварные, тушенные без обилия масла нежирные рыба и мясо, каши овощные бульоны. Кисломолочные продукты, овощи и фрукты в тушеном, печеном виде.
- Стол No 6 предлагает достаточно калорийную диету, применимую для взрослых пациентов и для малышей. В ежедневном меню обязательно употребление молочных продуктов. Но при частых почечных коликах не рекомендовано молоко в чистом виде, а только добавленное в некрепкий чай, поскольку кальций в моче находится в переизбытке.
- Мясо и рыба постных сортов в отварном, тушеном, запеченом виде 2 – 3 раз в неделю.
- Сливочное и растительное масло в качестве заправки готовых блюд.
- Напитки — до 3 литров в день (если нет противопоказаний). Черный и зеленый чай с молоком, лимоном, цикорий, натуральные кисели, компоты, разбавленные молоком или водой соки.
- В небольших количествах: крупы, макароны, яйца любого приготовления, твердые сыры, кроме соленых.
После определения вида камней диета разрабатывается с учетом их минерального состава. Например:
- При уратах запрещены пиво, грибы, шпинат, красное вино, бобовые, субпродукты, сыры, мясные бульоны, какао, редька, крепкий чай, рыбу и мясо ограничивают до 1 раза в неделю.
- Диета при фосфатных и струвитных конкрементах ограничивает молочные продукты, клюкву, бруснику, смородину, сводит к минимуму фрукты и овощи, специи, кофе, газированные напитки.
- При оксалатах ограничивают употребление цитрусовых, петрушки, щавеля, моркови, салата, ревеня, курицы, квашеной капусты, шпината, помидор, бобовых, кофе и чая, свеклы, какао, студней.
- Цистиновые камни означают запрещение всех субпродуктов и бобовых.
Почечная колика у детей и беременных?
Поскольку множество медикаментов запрещены к применению у беременных и детей, то в случае приступа колики недопустимо ожидать улучшения, самостоятельно назначая лекарственные средства.
Экстренный вызов скорой помощи обязателен во избежание ранних родов, выкидыша, болевого шока.
У беременных в силу физиологических и анатомических изменений вероятность почечной колики повышается, особенно в конце гестации (после 34 недели), поскольку растущий в матке плод давит на мочеточники. Чаще приступ наблюдается со стороны правой почки.
Беременным абсолютно противопоказаны Кетонал, Бенциклан, Дицикловерин, Гиосцин, горячие ванны и грелки.
Спазмолитики для лечения в этот период жизни применяют с осторожностью, и только, если ожидаемая от лекарства польза для матери намного превышает вероятность прерывания беременности и возможных патологических состояний у плода.
Опиаты для обезболивания (Промедол) назначают в стационаре, если не удается уменьшить боль другими медикаментами, но наркотические препараты опасны свойством вызывать спазм матки и преждевременные роды.
Течение приступа колики в детском возрасте мало отличается от симптоматики у взрослых, но для детей характерно более частое развитие болезненности в начальной фазе в области пупка, появление рвоты и повышение температуры, аномальное снижение частоты пульса (брадикардия).
Из лекарств используют только те, которые разрешены при лечении детей. Например, Баралгин можно использовать у младенцев, начиная с достижения ими массы тела 5 кг. Назначают также Спазмолгон, Ревалгин, при этом доза медикамента также определяется с учетом веса ребенка. Кетонал разрешен с 14 лет.
Образ жизни
Чаще всего приступ мочевой колики возникает при миграции камня по паренхиме органа или по мочеточнику. Спровоцировать движение камня могут занятия спортом, подъем тяжестей (включая тяжелые сумки), верховая езда или «тряска» на автомашине, большой объем однократно принятой воды или, наоборот, слишком ограниченный питьевой режим, горячая ванна, сауна.
У детей острое состояние развивается после активных игр, прыжков, беготни.
Поэтому, если у человека любого возраста диагностирована мочекаменная болезнь, причем обнаружен не «песок», а именно камни, то образ жизни следует вести, избегая указанных провоцирующих ситуаций. Если же крупных камней, способных застрять в мочевых путях, не обнаружено, и с мочой выходит только «песок», необходимо обильное питье (2,5 л воды в сутки, помимо супов), пешие прогулки, специальные упражнения без резких движений. Разрешаются горячие ванны (если нет других противопоказаний).
Прогноз и осложнения. Можно ли умереть от почечной колики?
Осложнениями почечной колики могут быть тяжелые и опасные для жизни патологии. Наиболее грозными считаются:
- абсцесс почки (обычно вблизи камня);
- паранефрит — нагноение околопочечных тканей;
- пионефроз — нагноение почечной ткани;
- острая почечная недостаточность;
- некроз (отмирание) почечных сосочков;
- сепсис.
Среди тяжелых последствий:
- цистит и пиелонефрит (в острой и хронической форме);
- гидронефроз — аномальное расширение структур почки;
- нефрогенная гипертония;
- нефросклероз — замена функционирующих структур органа «бесполезной» соединительной тканью;
- хроническая недостаточность функции почек.
Профилактика
Для предупреждения развития приступа колики желательно следовать определенным правилам. Необходимо:
- Постоянное наблюдение у врача: регулярное УЗИ почек и сдача мочи на общий анализ.
- Медикаментозное лечение мочекаменной болезни.
- Соблюдение режима питья. При отсутствии противопоказаний необходимо выпивать 2 – 3 литра жидкости в сутки, желательно чистой воды — идеального растворителя.
- Исключение обезвоживания, особенно во время жары, при заболеваниях, высокой температуре, долговременных нагрузках, когда происходит значительная потеря жидкости. Пить нужно часто, небольшими порциями. Это снижает риск отравления продуктами распада, токсинами, аллергенами.
- Потребление чистой фильтрованной или бутилированной воды.
- Сбалансированное питание, поскольку почечная колика настигает и людей, активно потребляющих мясо, и вегетарианцев, перенасыщающих организм кислотами.
- Сокращение употребления соли до 5 граммов в сутки (во всех блюдах).
- Прием витаминных комплексов 2 раз в год, особенно группы B и E.
- Активный образ жизни и одновременно отсутствие утомительного физического перенапряжения. Дефицит физической нагрузки способствует застою мочи, интенсивные занятия могут сдвинуть почечные конкременты. Оптимально — плавание, ходьба, йога.
- Своевременное вылечивание болезней мочеполовых и пищеварительных органов. Любые воспаления — провокаторы обострения мочекаменной болезни, а дефицит пищеварительных ферментов — основа для формирования оксалатов.
- Периодический прием мягких мочегонных средств на растительной основе с учетом вида почечных камней, отваров лечебных трав: брусники, хвоща, медвежьих ушек, толокнянки, кукурузных рыльцев.
- Исключение переохлаждения, особенно ног и области поясницы.
Приступ мочевой колики, даже если он купируется с помощью лекарственных средств, физиопроцедур или хирургического вмешательства, требует особого внимания, поскольку является лишь комплексом симптомов, указывающий на серьезное расстройство в организме.
Чтобы окончательно избавиться от подобных приступов, необходимо полноценное лечение на основе комплексных диагностических исследований, нацеленных на выявление основной причины заболевания. Диетическая программа, разработанная с учетом вида конкрементов, поражающих почки при мочекаменной болезни — обязательная часть терапии.
Дорогие друзья. Данный материал не является медицинским советом, за диагнозом и способом лечения, обратитесь к специалисту для консультации.