Энтерит – воспаление тонкого кишечника. В зависимости от пораженного отдела тонкого кишечника различают дуоденит (воспаление 12-перстной кишки), еюнит (воспаление тощей кишки) и илеит (воспаление подвздошной кишки).
Причины
Хотя изолированно протекающие дуодениты, еюниты и илеиты встречаются редко. Да и сами энтериты часто сочетаются с воспалительными заболеваниями других отделов желудочно-кишечного тракта (ЖКТ) – желудка, толстого кишечника, печени, поджелудочной железы.
Поэтому в клинической практике воспалительные заболевания тонкого кишечника часто принимают характер гастродуоденитов, гастроэнтеритов, энтероколитов, гастроэнтероколитов.
Специфика функции ЖКТ состоит в том, что патологические изменения в одном из его отделов рано или поздно осложняются воспалительными процессами в других отделах.
Поэтому изменения кислотности желудочного сока, нарушения моторики кишечника, затруднение выделения желчи и панкреатического сока, рефлюкс (обратный заброс) содержимого слепой кишки при заболеваниях толстого кишечника – все это негативно отражается на слизистой тонкого кишечника.
Помимо сопутствующих заболеваний ЖКТ причинами энтерита могут быть:
- Бактериальные кишечные инфекции — иерсиниоз, сальмонеллез, дизентерия брюшной тиф, холера.
- Некоторые типы вирусов – энтеровирусы, ротавирусы.
- В редких случаях – патогенные грибки.
- Глистные инвазии – аскаридоз, лямблиоз.
- Пищевые токсикоинфекции – прием недоброкачественной пищи, содержащей пищевые токсины, образующиеся в результате жизнедеятельности патогенных микробов.
- Пищевая аллергия. Некоторые продукты — цитрусовые, кофе, шоколад, крабы, яйца могут вызывать различные виды аллергических реакций, в т.ч. и с поражением тонкокишечной слизистой.
- Наследственные ферментопатии. Генетически обусловленный дефицит некоторых ферментов может протекать с энтеритом. В качестве примера можно привести целиакию или глютеновую энтеропатию – нарушение усваивания глютена, белка, содержащегося в пшенице, ржи и других злаковых.
- Несбалансированное питание – систематическое переедание, употребление острых блюд, пряностей, раздражающих кишечник.
- Отравления грибами.
- Прием некоторых лекарств – противовоспалительных, гормональных препаратов
- Злоупотребление алкоголем.
- Воздействие промышленных вредностей – химических веществ, ионизирующей радиации.
Среди факторов, предрасполагающих к энтериту: болезни почек, атеросклероз сосудов, аутоиммунные заболевания (ревматизм, системная красная волчанка), иммунодефициты.
Симптомы
Энтерит может протекать остро или хронически. Острый энтерит, как правило, развивается при кишечных инфекциях, пищевых токсикоинфекциях и отравлениях. В дальнейшем острый энтерит иногда переходит в хроническое течение.
Воспаление слизистой оболочки тонкого кишечника приводит к снижению ее барьерной функции и к повышению проницаемости для токсинов, образующихся в кишечнике при диспепсии (пищеварительных расстройствах).
Диспепсия принимает характер:
- Мальдигестии – нарушения расщепления пищевых продуктов;
- Мальабсорбции – нарушения всасывания уже расщепленной пищи;
- Энтеральной недостаточности – дефицита пищеварительных ферментов;
- Экссудативной энтеропатии – потери жидкости, а вместе с ней и белков, электролитов через воспаленную слизистую оболочку.
Все эти патологические механизмы приводят к кишечным и внекишечным проявлениям энтерита. Среди кишечных или энтеральных проявлений – боль, вздутие живота, диарея, при сопутствующей интоксикации – рвота. Боль локализуется в верхней части живота, около пупка.
По характеру – схваткообразная, усиливается при пальпации (прощупывании) соответствующего участка живота. Живот при этом вздут, его пальпация помимо усиления боли сопровождается урчанием.
Пациентов беспокоит метеоризм, диарея. Изменяется не только частота, но и характер стула – он становится жидким или кашицеобразным, с непереваренными остатками пищи, часто – с примесью жира (стеаторея).
Среди внекишечных проявлений – исхудание, бледность кожи и слизистых оболочек, анемия (малокровие), трещины в углах рта, белый налет и отпечатки зубов на языке.
Данные симптомы обусловлены дефицитом пластических материалов (белков, электролитов) при хронической мальдигестии. А усиленная потеря жидкости, белка и электролитов при бурно протекающей диарее и тяжелой энтеральной недостаточности может привести к снижению сократительной способности миокарда и к резкому падению артериального давления.
Из-за дефицита калия, теряющегося с диареей и рвотой, очень быстро наступают судороги и развиваются опасные для жизни сердечные аритмии.
Особенно тяжело протекают деструктивные формы энтеритов с изъязвлением или некрозом слизистой оболочки тонкой кишки. Как правило, деструктивные энтериты имеют инфекционную природу или развиваются при некоторых отравлениях.
Возрастает опасность кишечных кровотечений, спровоцированных нарушением свертывания крови из-за потери белка. Прогноз для жизни при таких состояниях всегда серьезный.
При хронически протекающих энтеритах снижается иммунитет. Суть в том, что тонкий кишечник – это не только пищеварительный отдел, но и одно из звеньев иммунитета. Здесь находятся т.н. пейеровы бляшки – скопления лимфоидной ткани. Поражение пейеровых бляшек при воспалении неизбежно приводит к снижению защитных сил организма.
Диагностика и лечение
Основной инструментальный метод диагностики энтеритов – рентгенологическое исследование структуры и моторики тонкого кишечника, заполненного контрастным веществом, бариевой взвесью.
Противопоказанием к рентгенконтрастированию служит острый энтерит с тяжелой диареей, кишечные кровотечения. В ходе УЗИ можно диагностировать сопутствующую патологию печени, поджелудочной железы.
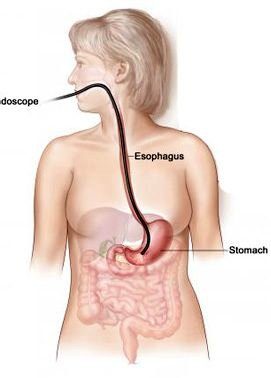
Эндоскопия тоже не играет большой роли в диагностике энтеритов. При ФГДС можно оценить состояние только 12-перстной кишки.
Среди лабораторных исследований – общий анализ крови, иммунодиагностика крови для определения инфекций. Обязательно проводят исследование кала – копрограмму, на кишечную группу, на скрытую кровь.
При острых тяжело протекающих колитах обязательно назначаются антибиотики (полусинтетические пенициллины, цефалоспорины). Используемые ранее для этих целей сульфаниламиды сегодня признаны неэффективными.
В дополнение к антибиотикам проводится инфузионная терапия – внутривенное капельное введение солевых растворов с целью детоксикации и восполнения дефицита жидкости и электролитов.
В этом плане очень хорошо зарекомендовала себя поляризующая смесь – 5% глюкоза + инсулин + калия хлорид или другой калийсодержащий препарат для восполнения потери калия.
Затем, после восполнения дефицита жидкости и электролитов, назначают пищеварительные ферменты, средства, нормализующие моторику кишечника, витамины, иммуностимуляторы, пробиотики для нормализации кишечной микрофлоры.
Лечение проводится на фоне диеты, включающей в себя пищу с оптимальным содержанием белков, углеводов, жиров и потреблением жидкости не менее 1,5 л в сутки.
Характеристики рекомендуемых блюд отображены в диете №2 по Певзнеру, которая показана пациентам, страдающим болезнями тонкого и толстого кишечника. Таким пациентам в стадии выздоровления показано пребываниее на бальнеологических курортах.
Дорогие друзья. Данный материал не является медицинским советом, за диагнозом и способом лечения, обратитесь к специалисту для консультации.